Feil bruk og overforbruk av antibiotika kan føre til utvikling av resistente bakterier, og til at antibiotika ikke lenger har effekt på disse bakteriene. Spredning av antibiotikaresistente bakterier øker over alt og er en stor utfordring.
- Virksomt antibiotika er helt nødvendig
- Hva er antibiotikaresistens?
- Bakterier kan bli antibiotikaresistente
- Riktig bruk av antibiotika
- Antibiotika kan være smalspektret og bredspektret
- Vi må hindre spredning av resistente bakterier
- Hvordan forhindre antibiotikaresistens?
- Hvordan kan du bidra i kampen mot antibiotikaresistens?
Virksomt antibiotika er helt nødvendig
Vi trenger virksomt antibiotika for å kunne behandle alvorlige infeksjoner. Om antibiotika er nødvendig avhenger både av infeksjonen og den enkelte person. Antibiotika kan være helt nødvendig for noen, men ikke for andre.
Pasienter med svekket immunforsvar er mest truet av antibiotikaresistente bakterier, for eksempel pasienter som får cellegiftbehandling. Men, antibiotika kan også være livsviktig for andre kreftpasienter som behandles med kirurgi, immunterapi eller ved transplantasjoner.
Kombinasjonen av økende forekomst av antibiotikaresistente bakterier og mangel på antibiotika, kan bli en av verdens største trusler. I 2050 kan tallet på dødsfall relatert til antibiotikaresistens stige til 10 millioner. Ett menneske vil dø hvert tredje sekund.
Hva er antibiotikaresistens?
Ofte bruker vi forkortelsen AMR som betyr antimikrobiell resistens. AMR oppstår når mikroorganismer som forårsaker infeksjoner overlever behandling som normalt vil drepe dem, enten behandlingen er med antibiotika eller et annet antimikrobielt middel.
Bakterier kan bli antibiotikaresistente
Det er bare bakterieinfeksjoner som kan drepes med antibiotika og det er bare bakterier som blir resistente mot antibiotika. Skyldes en infeksjon virus eller sopp benyttes andre medisiner.
At bakteriene blir resistente eller motstandsdyktige betyr at de har endret seg slik at de ikke påvirkes av et eller flere antibiotika. De kan overleve antibiotikabehandling. Bakterier som utvikler motstand mot to eller flere antibiotika kalles multiresistente. Infeksjoner med slike bakterier kan bli svært farlige. I verste fall kan infeksjonen ikke behandles. Bakteriene kan utvikle slik motstand eller resistens ved forskjellige mekanismer.
Du kan lese mer om antibiotikaresistens på antibiotika.no.
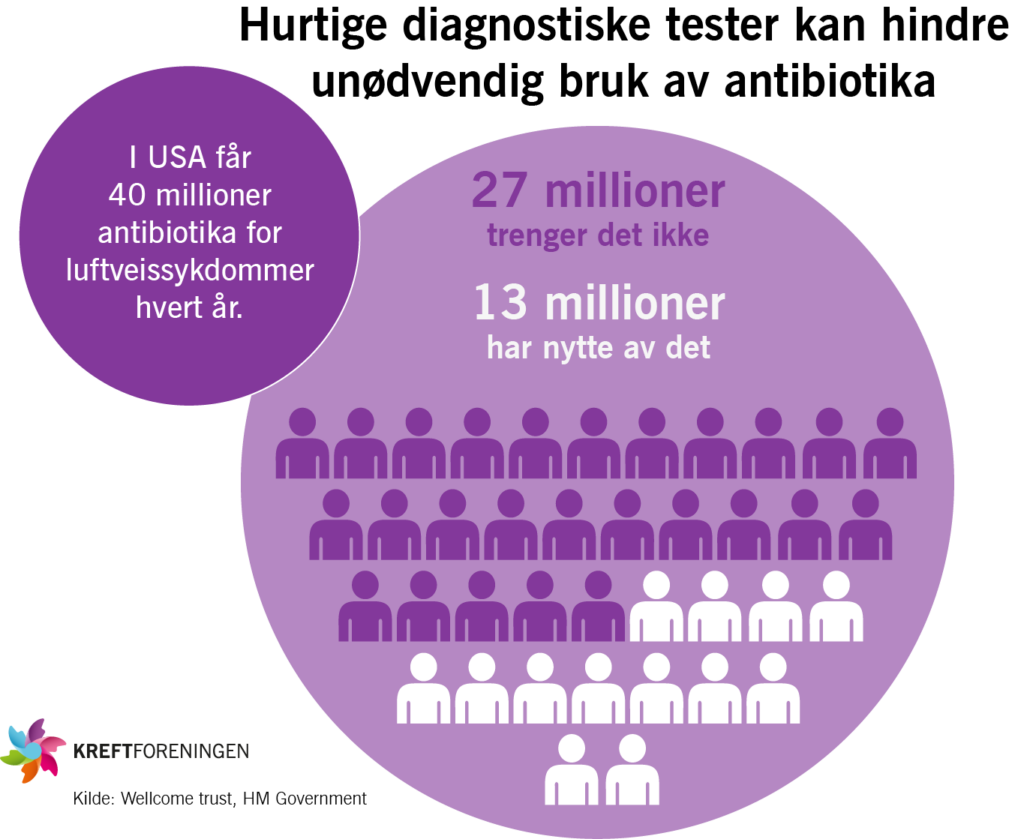
Riktig bruk av antibiotika
Riktig bruk av antibiotika er å la legen din bestemme om du trenger det, hvilken type som er riktig for å behandle de bakteriene som du er smittet med og hvor lenge kuren skal vare. Kuren skal tilpasses slik at den behandler sykdom og hindrer at infeksjonen kommer tilbake. Ofte anbefales korte kurer for mindre alvorlige infeksjoner og lengre kurer ved alvorlige infeksjoner.
Les mer om antibiotika og riktig bruk (antibiotika.no).
Antibiotika kan være smalspektret og bredspektret
- Smalspektrede antibiotika virker bare på et begrenset utvalg av bakterier.
- Bredspektrede antibiotika angriper flere ulike bakterietyper. De er ikke mer effektive enn smalspektrede, hvis den smalspektrede typen angriper og dreper sykdomsbakterien.
For å kunne bruke smalspektret antibiotika trenger vi enkle og raske diagnostiske metoder. Gjerne metoder som kan utføres hvor som helst. På den måten kan vi skyte blink på de bakteriene som skal drepes og sparer de gode bakteriene vi trenger.
Vi må hindre spredning av resistente bakterier
Smitte og spredning kan skje ved direkte kontakt mellom mennesker, men kan også skje via mat og vann, kontakt med dyr og ulike kilder i miljøet.
Stor reisevirksomhet fører til at resistente bakterier lett spres mellom ulike land. På grunn av økt turisme, behandlingsreiser og fritt sykehusvalg sprer bakteriene seg i dag i større grad enn tidligere.
Personer som smittes, men ikke blir syke, kalles bærere. Bærere kan smitte andre som er svakere. Er vi bærer av resistente bakterier kan de også føre til at vi blir syke hvis immunsystemet blir svekket på grunn av sykdom som kreft, eller behandling som svekker immunsystemet.
Pasienter som har en antibiotikaresistent infeksjon, eller som er bærer av resistente bakterier, må på isolat eller enerom når de er på sykehus for å unngå å smitte andre pasienter og pårørende. Antallet pasienter som må isoleres vil øke vesentlig. Det vil bli kostbart og ressurskrevende å opprettholde gode smitteverntiltak.
Sykdom og bærerskap som skyldes resistente bakterier i Norge overvåkes kontinuerlig, se siste rapport (fhi.no).
Hvordan forhindre antibiotikaresistens?
De viktigste virkemidlene vi har er å:
- Redusere overforbruk og feil bruke av antibiotika
- Øke oppmerksomhet rundt faren ved antibiotikaresistens
- Unngå smitte og spredning av resistente bakterier
- Arbeide for at å gi alle mulighet til god hygiene
- Globalt må antibiotika reduseres betydelig innen landbruk og oppdrett
- Gode vaksineprogram til alle. Blir færre blir syke spres mindre smitte.
- Utvikle alternative infeksjonsmedisiner og hurtigtester
- Øke internasjonalt samarbeid, ressurser og finansiering
- Forbedre global overvåkning av antibiotikaforbruk og bakteriell resistens hos mennesker og dyr.
Samtidig er det viktig å sikre at alle land har god tilgang på nødvendig antibiotika.

Hvordan kan du bidra i kampen mot antibiotikaresistens?
Følger du disse enkle rådene, gjør du noe som er til konkret hjelp for pasienter med kreft og andre alvorlige sykdommer i dag og i fremtiden.
- Følg legens råd og anbefalinger og ta nøyaktig den antibiotikakuren du er gitt.
- Det er svært viktig å unngå å spre smitte. Vask hendene og vær nøye med håndhygiene, spesielt i utlandet og i kontakt med pasienter. Ingen sykdom – ingen behandling.
- Tenk over smitterisiko på utenlandsreiser, både som turist og spesielt ved behandlingsreiser. I de fleste land utenfor Norden er smitterisikoen med resistente bakterier langt større enn her hjemme, både i og utenfor helseinstitusjoner.
- Gi eller del aldri antibiotika med andre.
- Spør ikke etter antibiotika for sår hals, forkjølelse eller influensa. Antibiotika virker ikke for dette. Antibiotika skal kun brukes når det er helt nødvendig.
- Takk ja til vaksiner – slik blir færre syke og sprer smitte.
- Ikke kast antibiotika eller annen medisin i miljøet, toalett eller søppel. Det skal leveres til apotek.
- Engasjer deg! Legg press på politikere og spre budskapet.
- Bli medlem av Kreftforeningen og bidra til at vi får en enda sterkere stemme i arbeidet med politisk endring.
Cellegiftbehandling og annen kreftbehandling blir vanskeligere
Antibiotikaresistente bakterier vil sette kreftbehandlingen flere tiår tilbake i tid.