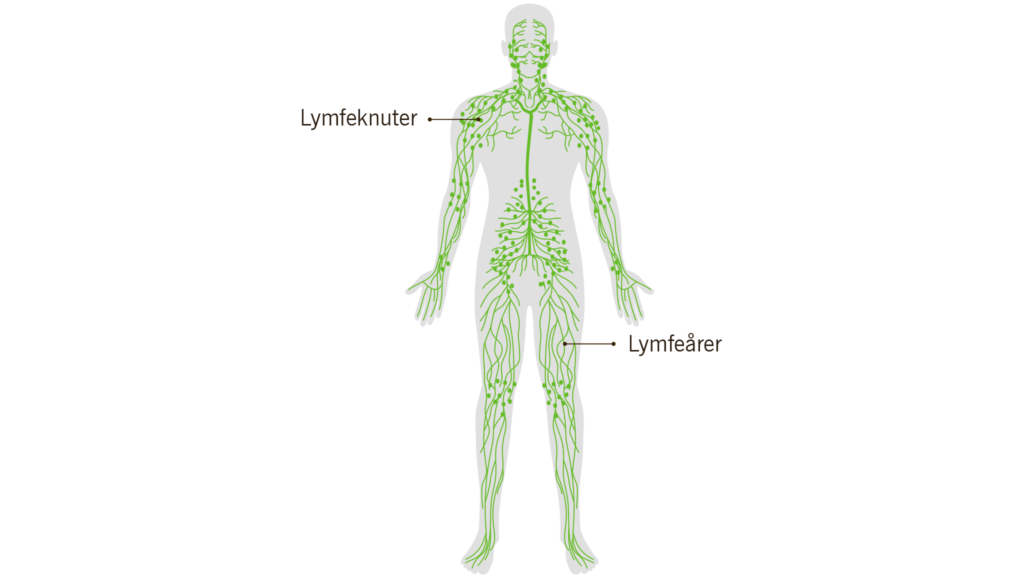
Lymfekreft (lymfom) er en type kreftsykdom som oppstår i lymfesystemet, som er en del av kroppens immunforsvar. Den rammer en type forsvarsceller som kalles lymfocytter.
Det finnes godt over 60 forskjellige typer lymfekreft. Fem av disse er klassifisert som Hodgkin lymfom, og resten tilhører en samlegruppe som kalles Non-Hodgkin lymfom. Fordi det finnes mange ulike typer lymfekreft, kan både symptomer, behandling og forventet sykdomsforløp være forskjellig fra person til person.
Symptomer
- Forstørrede uømme lymfeknuter på halsen, i armhuler eller i lysker
- Nattesvette, slik at man må skifte sengetøy flere ganger i løpet av en måned
- Uforklarlig feber over 38 °C som ikke er relatert til en infeksjon
- Uønsket vekttap på mer enn 10 % over de siste seks månedene
- Hoste/tungpust, mageubehag/kvalme, smerter eller nevrologiske symptomer er eksempler på symptomer som kan oppstå på grunn av ansamling av lymfekreftceller som klemmer på kroppens organer
- Hodepine, problemer med daglige gjøremål, dårligere hukommelse, endret kraft i armer eller ben, problemer med å snakke eller epileptiske anfall på grunn av ansamling av lymfekreftceller i hjernen
- Tretthet og tungpust på grunn av lav blodprosent
- Lettere blødninger på grunn av lavt antall blodplater
- Lettere infeksjoner på grunn av lavt antall hvite blodceller
- Vedvarende hudkløe uten annen kjent årsak
Symptomene kan være tegn på andre tilstander og ikke nødvendigvis kreft. Likevel er det viktig å ta dem på alvor. Har du mistanke om at noe er galt, anbefaler vi at du kontakter legen din for en vurdering.

Snakk med oss om kreft
Mandag–fredag: 09.00–15.00
radgivning@kreftforeningen.no21 49 49 21 Chat med ossOm rådgivningstjenestenUndersøkelse og diagnose
Klinisk undersøkelse. Utredningen starter vanligvis med en klinisk undersøkelse som innebærer en samtale med lege og en fysisk undersøkelse. Her kartlegges sykehistorien, inkludert eventuelle B-symptomer (feber, vekttap, nattesvette) og andre plager. Legen vil undersøke kroppen for forstørrede lymfeknuter, spesielt på halsen, i armhulene og lysken. I tillegg vurderes miltens størrelse, samt andre organer som hjerte, lunge og lever. Denne undersøkelsen gir viktig informasjon og danner grunnlaget for videre utredning, som ofte inkluderer blodprøver og bildediagnostikk.
Blodprøver. Det finnes ingen enkelt blodprøve som kan avgjøre om man har lymfekreft. Likevel er blodprøver en viktig del av utredningen. De gir informasjon om hvordan ulike organer fungerer, og kan avdekke tegn på ubalanser i kroppen. De brukes også til å undersøke om man har hatt visse infeksjoner tidligere. Noen infeksjoner kan være knyttet til utvikling av lymfekreft, mens andre infeksjoner kan reaktiveres under lymfekreftbehandling. Derfor er det viktig å kartlegge dette tidlig.
Bildediagnostikk. CT-undersøkelse av hals, brysthule, mage og bekken er standard undersøkelse, og kan gi oversikt over hvor i kroppen sykdommen befinner seg. MR-undersøkelse kan brukes i spesielle tilfeller, for eksempel ved mistanke om sykdom i hjernen eller ryggmargen. FDG-PET/CT benyttes i en del tilfeller som tilleggsundersøkelse ved diagnosetidspunkt, underveis i behandling og etter fullført behandling.
Vevsprøve. For å stille en sikker diagnose må det tas vevsprøve (biopsi) fra ett eller flere områder i kroppen der det er påvist unormale forandringer, for eksempel forstørrede lymfeknuter. Vevet som tas ut gjennomgår en rekke laboratorieanalyser, og blir til slutt undersøkt i mikroskop av en lege som er spesialist på å vurdere celle- og vevsforandringer (patolog).
Benmargsprøve (kreftlex.no). Det tas ofte en benmargsprøve (vevsprøve og væskeprøve) for å undersøke om det er tegn til sykdommen i benmargen. Resultatet ses i sammenheng med øvrig diagnostikk, og har betydning for å fastslå sykdommens totale utbredelse (stadium).
Spinalpunksjon. Det tas i noen tilfeller en spinalpunksjon (væskeprøve) for å undersøke om det er tegn til sykdommen i sentralnervesystemet. Resultatet ses i sammenheng med øvrig diagnostikk, og har betydning for å fastslå sykdommens totale utbredelse (stadium).
Sykdommens stadium:
- Stadium I: Det er kun påvist lymfeknuter i ett avgrenset område, over eller under mellomgulvet (diafragma).
- Stadium II: Det er påvist to eller flere områder med syke lymfeknuter på en og samme side av mellomgulvet, over eller under.
- Stadium III: Det er påvist syke lymfeknuter på begge sider av mellomgulvet, eventuelt med spredning til milten.
- Stadium IV: Organer utenfor lymfesystemet er rammet av sykdom, som for eksempel lever, lunge eller benmarg.
Ulike typer lymfekreft
- Hodgkin lymfom (HL) er oppkalt etter legen Thomas Hodgkin, som først beskrev sykdommen. Denne typen lymfekreft har et karakteristisk utseende i mikroskop, med spesielle kreftceller som kalles Hodgkin- eller Reed-Sternberg-celler (HRS). Disse cellene har utviklet seg fra en type hvit blodcelle som kalles B-lymfocytt.
- Non-Hodgkin lymfom (NHL) er en samlebetegnelse for over 60 ulike typer lymfekreft. I motsetning til Hodgkin lymfom, inneholder disse ikke HRS-celler. Kreftcellene ved NHL kan utvikle seg fra B-lymfocytter, T-lymfocytter eller en sjelden gang NK-celler (naturlige dreperceller).
Lymfekreft kan oppstå i alle kroppens organer, men de vanligste områdene som rammes er lymfeknuter, milt og benmarg. Spredning til lymfeknuter fra andre krefttyper betegnes ikke som lymfekreft.
Undersøkelse hos tannlege
Pasienter som skal gjennomgå strålebehandling mot munnhulen eller cellegiftbehandling som forventes å kunne gi alvorlig benmargspåvirkning, bør undersøkes av tannlege før behandlingsstart. Formålet er å vurdere tannstatus og forebygge komplikasjoner under og etter behandling. Pasienten vil få råd om god tannhygiene, og eventuelle tiltak kan iverksettes for å redusere risiko for infeksjoner og tannproblemer.
Fertilitetsbevarende tiltak
Bevaring av sædceller
Hvis pasienten skal ha behandling som kan påvirke evnen til å få barn, tilbyr alle større sykehus mulighet for nedfrysning av sæd. Dette er en trygg og enkel måte å bevare fertiliteten på. Det kan vanligvis fryses ned inntil tre prøver med 2-3 dagers mellomrom. Perioden mellom hver prøve kan være kortere eller lengre om praktiske hensyn tilsier det. Dersom sædkvaliteten er god, kan det være tilstrekkelig med færre prøver.
Bevaring av egg/eggstokkvev
Hvis pasienten skal ha behandling som kan påvirke evnen til å få barn, kan man etter en individuell vurdering bevare egg eller eggstokkvev. Ved middels til høy risiko for redusert fruktbarhet, og dersom pasienten er under 40 år, kan det tilbys nedfrysing av egg. Dette skjer etter en kort hormonstimulering, og eggene hentes ut ved en enkel prosedyre. Det er mulig å fryse ned både ubefruktede egg og befruktede egg (embryo). Ved høy risiko for redusert fruktbarhet, og dersom pasienten er under 35 år, kan det tilbys nedfrysing av eggstokkvev. Dette gjøres ved en kikkehullsoperasjon (laparoskopi), der deler av eller hele eggstokken tas ut og fryses ned. Eggene eller eggstokkvevet lagres i en biobank, og kan brukes senere dersom man ikke blir spontant gravid etter kreftbehandling.
Tilbud om fertilitetsbevarende tiltak gir ikke automatisk rett til senere behandling med assistert befruktning. Avgjørelsen om assistert befruktning tas av behandlende lege og skal bygge på medisinske og psykososiale vurderinger, i tråd med vilkårene i Bioteknologiloven.
Møte med legen
- Skriv ned på forhånd det du lurer på.
- Ta med deg noen – det kan være lett å glemme det som blir sagt.
- Oppsummer det dere har snakket om før du går fra legen. Da kan eventuelle misforståelser korrigeres.
Pakkeforløp
Pakkeforløpet for lymfom (helsedirektoratet.no) har som mål å bidra til rask utredning og oppstart av behandling, og unngå unødvendig ventetid.
Helsedirektoratet har utarbeidet et nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av maligne lymfomer (helsedirektoratet.no).
Psykiske reaksjoner
Allerede ved mistanke om kreft kan tiden før du får svar gi uvisshet, bekymring og indre uro. Mange sitter med spørsmål om hva som skjer videre og hvordan hverdagen vil bli. Når kreft blir en del av livet, kan det påvirke både tanker, følelser og praktiske ting i hverdagen.
- Vi har samlet råd og enkle teknikker som kan hjelpe i en krevende periode.
- Å være pårørende kan også være utfordrende, og det finnes mange måter å reagere på. Derfor har vi samlet egne råd spesielt for pårørende.
Før behandlingen starter
Prehabilitering
Før kreftbehandlingen starter kan du styrke kroppen fysisk og mentalt slik at du tåler behandlingen bedre. Dette kalles prehabilitering og handler om
- å være fysisk aktiv
- spise sunt
- søke mestring
- slutte å røyke
Forskning viser at prehabilitering gir økt livskvalitet, færre komplikasjoner, og at du kommer deg raskere etter behandling.
Fertilitetsbevarende behandling
Kreftbehandling kan påvirke evnen til å få barn (fruktbarheten). Noen kan derfor få tilbud om fertilitetsbevarende behandling for å ta vare på muligheten til å få barn senere.
Hvis du ønsker å få barn, er det viktig at du tar dette opp med legen før kreftbehandlingen starter. Når behandlingen er i gang eller ferdig, kan det være for sent å gjøre fertilitetsbevarende tiltak.
Behandling av lymfekreft
Behandling av lymfekreft tilpasses den enkelte pasient, og avhenger av flere forhold, blant annet hvilken type lymfekreft man har, hvor utbredt sykdommen er, samt hvilke risikofaktorer og helsemessige forhold som foreligger. For å finne den beste behandlingen for hver enkelt, vil det gjennomføres en grundig vurdering i et tverrfaglig team med ulike spesialister. Pasienten vil også bli involvert i beslutningene. Generelt kan følgende behandlingsformer være aktuelle, enten gitt alene eller i kombinasjon:
- Cellegift (ofte med kortikosteroider)
- Immunterapi
- Målrettet behandling
- Strålebehandling
- CAR-T/T-celleengasjerende behandling
Behandling av Hodgkin lymfom (HL)
Hovedprinsippene for behandling av Hodgkin lymfom (HL) er kombinasjonsbehandling med cellegift, og i noen tilfeller strålebehandling. Antallet cellegiftkurer og eventuelt tillegg av strålebehandling avhenger blant annet av sykdommens utbredelse ved diagnosetidspunktet og hvor godt behandlingen virker. Ofte tar man en billedundersøkelse (FDG-PET/CT) etter to cellegiftkurer, og resultatet av denne er avgjørende for det videre forløpet. Pasienter med begrenset sykdom får ofte 2-4 cellegiftkurer etterfulgt av strålebehandling mot det opprinnelig syke området. Pasienter med utbredt sykdom får ofte 4-6 cellegiftkurer, og de fleste i denne gruppen behøver ikke strålebehandling. Behandlingsresultatene er svært gode, og nærmere 90 % av pasientene blir friske.
Ved tilbakefall av HL finnes det fortsatt gode muligheter for å bli helt frisk. Behandlingen i slike tilfeller krever spesialistkompetanse og må tilpasses individuelt. Jo lengre tid det har gått siden første behandling, desto bedre er utsiktene for å bli frisk. I mange tilfeller vurderes ny kombinasjonsbehandling med cellegift etterfulgt av høydosebehandling med egne stamceller (HMAS). Strålebehandling kan også være aktuelt. Nyere medisiner som immunterapi og målrettet behandling har vist gode resultater, og kan inngå i behandlingen ved tilbakefall. I sjeldne tilfeller kan yngre pasienter med tilbakefall etter HMAS vurderes for allogen stamcelletransplantasjon, der man får stamceller fra en annen person (donor). Ansvaret for behandlingen av er sentralisert til universitetssykehusene.
Behandling av Non-Hodgkin lymfom (NHL)
Non-Hodgkin lymfom (NHL) er en samlebetegnelse for mange ulike typer lymfekreft. Litt over halvparten av disse utvikler seg raskt og kalles aggressive NHL, mens resten har et langsommere forløp og omtales som lavgradige (indolente) NHL. Behandling og forventet sykdomsforløp varierer mye avhengig av hvilken type lymfekreft det er snakk om.
Aggressive NHL krever ofte rask oppstart av behandling, og kombinasjonscellegifter utgjør hovedprinsippet. De fleste tilfellene er B-cellelymfomer, og behandlingen suppleres da med immunterapi i form av et antistoff som bekjemper B-cellelymfomer gjennom flere virkningsmekanismer. Pasienter med utbredt sykdom får ofte 6 behandlingskurer, med enkelte unntak. Pasienter med begrenset sykdom kan i noen tilfeller tilbys 3 behandlingskurer og deretter strålebehandling mot det opprinnelig syke området. Ved sjeldne NHL kan det være aktuelt med tillegg av målrettede medisiner, stamcelletransplantasjon eller medikamentell vedlikeholdsbehandling. Behandlingen kan være krevende og gi bivirkninger, men mange oppnår langvarig sykdomskontroll eller blir helt friske.
Ved tilbakefall av aggressivt NHL finnes det fortsatt muligheter for å bli frisk eller oppnå god kontroll over sykdommen. Hva som er mulig, avhenger blant annet av hvilken type lymfekreft det er snakk om og individuelle forhold hos pasienten. Behandlingen i en slik situasjon krever spesialistkompetanse og må tilpasses individuelt. Avhengig av sykdomstype og pasientens helsetilstand kan det være aktuelt med andre varianter av kombinasjonscellegifter, eller nyere behandlingsprinsipper som kimær antigenreseptor T-celleterapi (CAR-T), T-celleengasjerende bispesifikke anstistoffer, ulike typer immunterapi og målrettede medisiner. I noen tilfeller vurderes HMAS eller allogen stamcelletransplantasjon. Strålebehandling kan også være nyttig for å gi lokal kontroll over sykdommen og lindre symptomer i ulike faser av forløpet.
Lavgradige (indolente) NHL utvikler seg ofte langsomt, og behandlingstilnærming avhenger blant annet av sykdomsutbredelse og symptomer. Pasienter med begrenset sykdom kan i mange tilfeller tilbys strålebehandling mot det syke området, med målsetting om å bli frisk med denne behandlingen alene. For pasienter med utbredt sykdom så finnes det per i dag ingen standard behandling som fører til at man blir varig frisk. Mange kan leve lenge med sykdommen uten behandling, og følges med regelmessige kontroller. Behandling startes først når det oppstår plager. Ofte forsøkes først immunterapi alene, noe som for mange vil være tilstrekkelig for å få sykdoms- og symptomkontroll. Ved tilbakefall med symptomer vil det som regel bli nødvendig å kombinere immunterapi og cellegift, eller benytte andre målrettede medisiner.
Kimær antigenreseptor T-celleterapi (CAR-T)
Kimær antigenreseptor T-celleterapi (CAR-T) er relativt ny cellebasert behandling som gjør kroppens egne T-celler i stand til å gjenkjenne og angripe kreftceller. T-cellene modifiseres slik at de kan identifisere spesifikke strukturer (antigener) på overflaten av lymfekreftceller, og deretter gå til angrep. CAR-T-prosessen starter med at T-celler hentes ut fra pasienten gjennom en prosess som kalles leukaferese. Deretter sendes T-cellene til et produksjonslaboratorium hvor de genmodifiseres for å kunne gjenkjenne lymfekreftceller. Før pasienten mottar CAR-T gis en forbehandling med cellegift. Omtrent en uke senere gis CAR-T-cellene via en infusjon (dette regnes som dag 0 i behandlingen). De første ukene etter infusjonen er det risiko for akutte bivirkninger, og det er vanlig at man er innlagt ved et CAR-T-senter i 10–14 dager for tett overvåkning og oppfølging. Etter utskrivelse følges pasienten typisk poliklinisk ved CAR-T-senteret frem til rundt dag +28, før videre oppfølging kan overtas av lokalsykehus. CAR-T benyttes i utvalgte tilfeller ved tilbakefall eller behandlingsresistente tilfeller av NHL (for tiden storcellet B-cellelymfom og mantelcellelymfom).
Høydosebehandling med autolog stamcellestøtte (HMAS)
Høydosebehandling med autolog stamcellestøtte (HMAS) er en intensiv behandling som innebærer at man får en kraftig cellegiftkur som midlertidig slår ut benmargen, der blodceller normalt dannes. For å kunne bygge opp benmargen igjen, får man tilbakeført egne stamceller som tidligere er høstet. Stamcellene hentes ut fra pasienten gjennom en prosedyre som kalles leukafarese, hvorpå produktet kvalitetssikres og fryses ned. Når man er klar for HMAS, gis en intensiv cellegiftkur som har som mål å fjerne gjenværende kreftceller. Deretter tilbakeføres pasientens egne stamceller (regnes som dag 0 i behandlingen), og i løpet av de neste ukene vil benmargen gradvis bygges opp igjen. Behandlingen er krevende og gir kraftige bivirkninger spesielt de første 2-3 ukene. Vanlige plager inkluderer blant annet kvalme, sår i munn og mage-tarmkanal, ernæringsproblemer, diaré, økt risiko for infeksjoner og behov for blodoverføringer. Disse bivirkningene er som regel forbigående og håndteres tett av helsepersonell. HMAS benyttes i utvalgte tilfeller som del av behandlingen ved både HL og NHL.
Viktig å vite om sepsis (blodforgiftning)
Kreftpasienter kan være utsatt for å utvikle sepsis, særlig ved cellegiftbehandling som svekker immunforsvaret. Sepsis er en alvorlig infeksjon som kan gjøre pasienter svært syke. Det er derfor viktig å kjenne symptomene og vite hva man skal gjøre ved mistanke om sepsis.
Kliniske studier
Kliniske studier, eller utprøvende behandling, er studier som utføres på mennesker for å undersøke virkningen av nye medisiner og behandlingsmetoder.
Etter behandling
Oppfølging etter avsluttet behandling blir tilpasset den enkelte. Legen med ansvar for din behandling på sykehuset, skisserer et opplegg for oppfølging og kontroller i etterkant. Det er viktig å avklare hvor ofte du skal til kontroll, hva kontrollen innebærer og hvor kontrollen skal gjøres.
Alle kontroller bør omfatte en samtale med lege og en fysisk undersøkelse.
I samtalen kartlegges eventuelle endringer siden forrige kontroll, B-symptomer (feber, vekttap og nattesvette) samt andre plager og seneffekter etter behandling. Legen vil undersøke kroppen for forstørrede lymfeknuter, spesielt på halsen, i armhulene og lysken. I tillegg vurderes miltens størrelse, samt andre organer som hjerte, lunge og lever. Blodprøver tas ved alle kontroller.
Bildediagnostikk gjøres rutinemessig ved enkelte kontroller, og dersom samtalen, den fysiske undersøkelsen eller blodprøvene gir mistanke om tilbakefall.
Hvor ofte kontrollene skal gjennomføres avhenger av hvilken type lymfekreft det har vært og hvilken behandling man har fått. Kontrollene foregår enten på sykehus eller hos fastlegen.
Rehabilitering
Rehabilitering skal gi deg mulighet til å komme tilbake til hverdagen så raskt som mulig – og hjelp til å håndtere endringer som følger av sykdommen og behandlingen. Det vil variere hva slags rehabilitering man trenger og hvor i sykdomsforløpet man er. Mange sykehus tilbyr trening rettet mot kreftpasienter. Spør legen eller sykepleieren om råd.
Senskader
Mange opplever at livet endrer seg, både fysisk og psykisk, i forbindelse med kreftsykdom og behandling. De fleste vil ikke få alvorlige senskader etter behandlingen, men det er vanlig å oppleve noen plager.
Langtidsoppfølgingen av pasienter som har blitt kurert med store strålefelt viser at denne behandlingen var forbundet med betydelige senskader.
Forskningsresultater fra de siste 10–15 år har vist at store strålefelt ikke lenger er nødvendig, og at lavere stråledoser er tilstrekkelig for å oppnå ønsket effekt. Det er færre pasienter i dag som får stråleterapi enn det som var tilfelle tidligere.
Lavt stoffskifte
Strålebehandling mot halsen kan føre til lavt stoffskifte (hypotyreose). Så mange som 50 % utvikler hypotyreose etter strålebehandling mot halsen. Symptomer på lavt stoffskifte kan være trøtthet, fryser lett, vektøkning og opphopning av vann i kroppen.
Ny kreftsykdom
Både cellegift og strålebehandling kan øke risikoen for ny kreftsykdom senere i livet. Dette kan oppstå mange år etter avsluttet behandling.
For å redusere risikoen er det viktig med god og riktig kreftbehandling som tar hensyn til langtidsvirkninger. Hos yngre pasienter forsøker man å unngå strålebehandling der det er mulig, spesielt mot brystområdet hos unge kvinner.
Forebygging handler også om å unngå tilleggspåvirkninger som kan øke risikoen for annen kreftsykdom, som røyking og overdreven soling. For enkelte pasienter kan screening for brystkreft være aktuelt.
Dersom det oppstår symptomer eller mistanke om ny kreftsykdom, er det viktig å få rask utredning og oppfølging.
Hjertesykdommer og lungesykdommer
Noen av cellegiftkurene som brukes i behandling av lymfekreft kan påvirke hjerte og lunger negativt. Strålebehandling mot brystregionen kan også øke risikoen for senvirkninger i disse organene. Eksempler på slike senvirkninger er stive hjerteklaffer, hjertesvikt eller hjerteinfarkt og nedsatt lungefunksjon.
For å redusere risikoen for slike senvirkninger er det viktig med en sunn livsstil og fysisk aktivitet samt å motvirke overvekt og avstå fra røyking.
Kronisk tretthetssyndrom (fatigue)
Enkelte pasienter vil etter behandling for lymfekreft eller andre kreftsykdommer oppleve at de blir unaturlig utslitt etter små fysiske og/eller psykiske belastninger. De vil ofte ha problemer med for eksempel å komme tilbake i arbeidslivet og hverdagen blir en lang motbakke.
Årsaken til dette fenomenet er ikke kjent og det kan vare over måneder til år uten at det finnes noen god behandling. Det er viktig at slike pasienter følges godt opp og får anerkjennelse for sine utfordringer samt tilpasset livet sitt til deres yteevne. Forsiktig trening og sunn livsstil er anbefalt og med en optimistisk tilnærming til at problemene som regel vil kunne bli mindre over tid.
Forebygging og risiko
Årsaken til kreftsykdom er vanligvis ukjent. Enkelte faktorer kan øke risikoen uten at vi kan påvirke dem. Vi kan likevel ta noen valg som bidrar til å minske risikoen, selv om det ikke gir noen garanti mot å få kreft.
Faktorer som kan gi økt risiko
- Kjemikalier som løsemidler, fargestoffer, og sprøytemidler
- Infeksjoner som for eksempel Epstein-Barr-virus, humant immunsviktvirus, Helicobacter pylori, hepatitt C
- Inflammatoriske tilstander som for eksempel cøliaki og inflammatorisk tarmsykdom
- Autoimmune tilstander som for eksempel reumatoid artritt, systemisk lupus erytematosus, Sjögrens syndrom og Hashimotos tyreoiditt
- Enkelte immunsvikttilstander
- Noen sjeldne medfødte tilstander
Til tross for at det forekommer opphoping av lymfekreft i enkelte familier, er det ikke mulig å påvise noen sikker arvelig disposisjon.
Før du leser videre om statistikk på overlevelse
For noen kan statistikk virke betryggende. For andre kan tallene oppleves som overveldende. Det er viktig å huske at statistikk på overlevelse, er basert på gjennomsnittstall beregnet ut fra store pasientgrupper.
Selv om statistikk på gruppenivå kan gi viktig innsikt, sier den ikke nødvendigvis noe om hvordan det vil gå for den enkelte. Det er flere individuelle faktorer som spiller inn på overlevelse, blant annet sykdomsutbredelse, effekt av behandling, allmenntilstand og alder. Individuelle forskjeller kan være store.
Forekomst og overlevelse
Non-Hodgkin lymfom
I 2024 fikk 1110 mennesker Non-Hodgkin lymfom i Norge, 628 menn og 482 kvinner.
Risikoen for å få Non-Hodgkin lymfom stiger med alderen, og det er flere menn enn kvinner som rammes av sykdommen.
Fem år etter at pasienten har fått diagnosen er det nå 77 prosent av mennene og 82,1 prosent av kvinnene som fortsatt lever.
Hodgkin lymfom
I 2024 fikk 153 mennesker lymfekreft (Hodgkin lymfom) i Norge, 88 menn og 65 kvinner.
Sykdommen oppstår ofte i 20- til 30-årsalderen. Etter dette faller risikoen, men den stiger igjen i 50-årsalderen. Det er flere menn enn kvinner som rammes av sykdommen.
Fem år etter at pasienten har fått diagnosen er det nå 89 prosent av mennene og 90,5 prosent av kvinnene som fortsatt lever.
Krefttallene er hentet fra Kreftregisteret, som samler inn data og utarbeider statistikk om kreftforekomsten i Norge. Kreftregisterets tall for 2025 kan du lese om på fhi.no.

Snakk med oss
Har du spørsmål om kreft, eller trenger noen å snakke med? Hos oss møter du erfarne fagfolk. Rådgivningstjenesten er gratis, og du kan være anonym. Vi snakker norsk og engelsk.