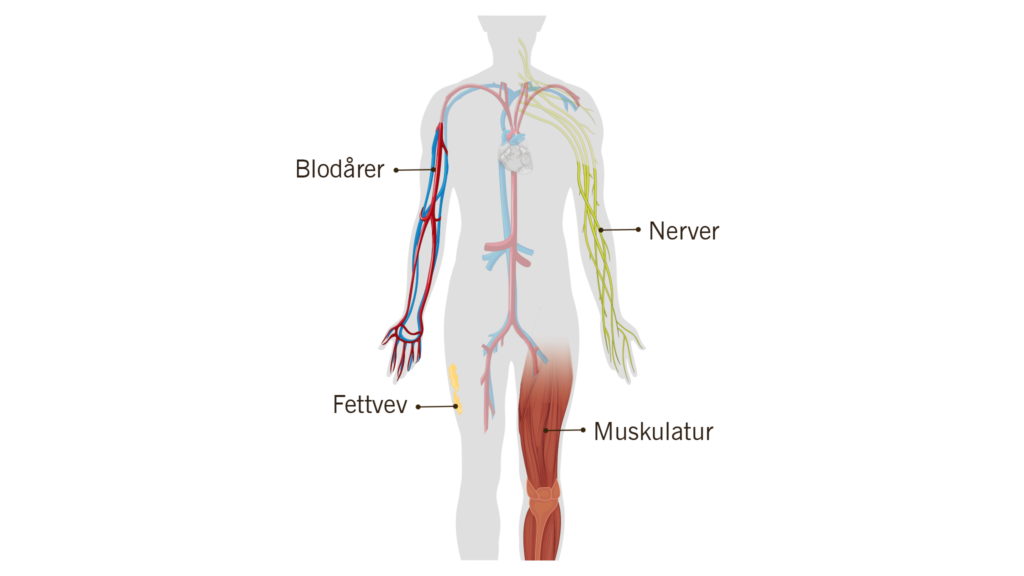
Bløtvevssarkom er en samlebetegnelse på kreft som oppstår i binde-og støttevev i kroppen, som for eksempel fettvev, muskulatur, nerver og blodårer.
Symptomer
- Nyoppdaget kul som vokser. Ofte kommer symptomene først når kulen er blitt forholdsvis stor, som igjen kan føre til at den trykker på et organ, en nerve eller en muskel.
- Smerter når sarkomvev dør. I noen tilfeller kan det oppstå akutt blødning i bløtvevssarkomet, slik at en mindre kul plutselig mangedobler sin størrelse i løpet av et døgn.
Symptomene avhenger av hvor sarkomet sitter:
- Ben eller arm: hevelse som ikke nødvendigvis gjør vondt, men som kan være sjenerende
- Lunge: hoste og åndenød
- Bukhule: smerter, oppkast og forstoppelse
- Livmor: blødning fra underlivet og smerter nederst i magen
Nesten halvparten av alle bløtvevssarkomer oppstår i armer eller ben, spesielt i låret. Brystkassen, bukhulen og bekkenet er andre vanlige steder.
Godartede kuler i kroppens bløtvev (muskler, bindevev, fettvev, blodkar med mer) er ikke uvanlig, men kan være vanskelige å skille fra bløtvevssarkomer. Derfor bør enhver kul undersøkes.
Vær særlig oppmerksom hvis en kul
- vokser raskt
- er større enn fem cm i diameter
- sitter dypt (i muskulaturen eller i vevet)
- kommer igjen etter å ha blitt fjernet
Gå til legen hvis du oppdager en kul eller hvis en kjent kul endrer størrelse og konsistens.
Symptomene kan være tegn på andre tilstander og ikke nødvendigvis kreft. Likevel er det viktig å ta de på alvor. Har du mistanke om at noe er galt, anbefaler vi at du kontakter legen din for en vurdering.
Diagnose og undersøkelser
MR og bildediagnostikk
MR er den viktigste undersøkelsen for å kartlegge svulsten. Både når det gjelder størrelse på svulsten og utbredelse av sykdommen.
Ultralyd er viktig som veileder for vevsprøve (biopsi).
Røntgen gir lite informasjon om bløtvev, men kan være aktuelt ved store og dype svulster på ekstremitetene.
CT kan erstatte MR hvis MR ikke kan brukes, for eksempel hvis pasienten har en pacemaker.
CT av lungene (CT thorax) er viktig for påvisning av eventuell spredning til lungene.
PET-scanning kan være aktuelt.
Diagnosen stilles ofte etter at legen har hørt sykehistorien, gjort en klinisk undersøkelse og sett på røntgen/CT-bilder.
Henvisning til sarkomsenter
Kliniske funn og røntgen/CT-bilder vil være bakgrunn for videre henvisning til et sarkomsenter. Fordi bløtvevssarkomer er sjeldne, vil både fastleger og radiologer ha begrenset erfaring. Når det er mistanke om sarkom skal pasienten derfor henvises til sarkomsenter «urørt». Et forsøk på å fjerne svulsten eller å ta vevsprøve (biopsi) med kniv eller nål kan gjøre at tumorceller sprer seg. Dette kan ødelegge for senere kirurgi.
Møte med legen
- Skriv ned på forhånd det du lurer på.
- Ta med deg noen – det kan være lett å glemme det som blir sagt.
- Oppsummer det dere har snakket om før du går fra legen. Da kan eventuelle misforståelser korrigeres.
Typer bløtvevssarkomer
Det finnes mange ulike typer bløtvevssarkomer og de oppfører seg ulikt. Ved undersøkelse av kreftsvulsten i mikroskop, kan legen oftest se hvilke typer celler svulsten består av og dermed hvor den har oppstått.
Bløtvevssarkomer inndeles i flere undertyper alt etter hvor i vevet sarkomet stammer fra og hvor aggressive cellene er.
Godartede bløtvevssvulster som vokser aggressivt, bør behandles og kontrolleres på samme måte som sarkomer.
Før behandlingen starter
Prehabilitering
Før kreftbehandlingen starter kan du styrke kroppen fysisk og mentalt slik at du tåler behandlingen bedre. Dette kalles prehabilitering og handler om
- å være fysisk aktiv
- spise sunt
- søke mestring
- slutte å røyke
Forskning viser at prehabilitering gir økt livskvalitet, færre komplikasjoner, og at du kommer deg raskere etter behandling.
Fertilitetsbevarende behandling
Kreftbehandling kan påvirke evnen til å få barn (fruktbarheten). Noen kan derfor få tilbud om fertilitetsbevarende behandling for å ta vare på muligheten til å få barn senere.
Hvis du ønsker å få barn, er det viktig at du tar dette opp med legen før kreftbehandlingen starter. Når behandlingen er i gang eller ferdig, kan det være for sent å gjøre fertilitetsbevarende tiltak.
Behandling av bløtvevssarkom
Valg av behandling avhenger av sarkomets type og plassering, om sykdommen har spredt seg samt allmenn helsetilstand.
Kirurgi
Kirurgi er den viktigste behandlingsformen ved bløtvevssarkom.
I tidlig stadium er målet for behandlingen å fjerne all kreft gjennom operasjonen. I noen tilfeller brukes også supplerende behandling i form av strålebehandling og/eller cellegift for å redusere risiko for tilbakefall.
Amputasjon unngås i dag ofte på grunn av forbedret operasjonsteknikk og bruk av supplerende strålebehandling. Det holder ofte å fjerne selve sarkomet, slik at man kan bevare armen eller benet som er angrepet (ekstremitetsbevarende operasjon).
Ved større sarkomer kan det være nødvendig å få rekonstruert det opererte området med vev som tas eller flyttes fra et annet sted på kroppen.
I enkelte tilfeller er kreften likevel så utbredt og vokser kanskje inn i store nerver eller blodkar, at amputasjon er beste løsning for å kunne få et aktivt liv etterpå.
Behandling av sarkomer i livmor og mage-tarm
- Bløtvevssarkom i livmor: Sarkomer utgjør fire prosent av alle kreftkuler i livmoren. Behandlingen er i første omgang kirurgi hvis alt svulstvevet kan fjernes. Hvis dette ikke er mulig, kan cellegift bli gitt for å bremse/stanse utviklingen av sykdommen.
- Gastro Intestinal Stromal tumor (GIST): følger de samme kirurgiske prinsippene som for andre bløtvevssarkomer i magen. Bløtvevssarkomer i mage-tarmsystemet av typen GIST kan også behandles med Imatinib (Glivec®) før og etter operasjon.
Strålebehandling
Strålebehandling er aktuelt hos noen, før eller etter operasjon for å redusere risikoen for tilbakefall. Behandlingsformen kan også være aktuell i tilfeller hvor operasjon ikke er mulig, og i tilfeller hvor kreften har spredd seg.
Cellegift
Cellegift brukes i noen tilfeller før og etter operasjon.
Cellegift kan også brukes for å forsøke å kontrollere sykdommen og lindre symptomer ved spredning.
Viktig å vite om sepsis (blodforgiftning)
Kreftpasienter kan være utsatt for å utvikle sepsis, særlig ved cellegiftbehandling som svekker immunforsvaret. Sepsis er en alvorlig infeksjon som kan gjøre pasienter svært syke. Det er derfor viktig å kjenne symptomene og vite hva man skal gjøre ved mistanke om sepsis.
Kliniske studier
Kliniske studier, eller utprøvende behandling, er studier som utføres på mennesker for å undersøke virkningen av nye medisiner og behandlingsmetoder.
Etter behandling og rehabilitering
Oppfølging etter avsluttet behandling blir tilpasset den enkelte. Legen med ansvar for din behandling på sykehuset, skisserer et opplegg for oppfølging og kontroller i etterkant. Det er viktig å avklare hvor ofte du skal til kontroll, hva kontrollen innebærer og hvor kontrollen skal gjøres.
Hva skjer på kontrollene?
På kontrollene inngår samtale med legen om eventuelle symptomer, samt undersøkelse om det er tegn på at sykdommen har kommet tilbake.
Det er viktig å gjøre legen oppmerksom på nye symptomer eller endringer, slik at det kan vurderes eventuell behandling og/eller lindring av plager. Hvilke undersøkelser som foretas, avhenger av sykdomsforløpet og hvilken behandling som er gitt.
Ved amputasjon kan en ortopediingeniør tilpasse og justere en eventuell protese. For dem som har gjennomgått en amputasjon, skal protesen tilpasses jevnlig.
Vær oppmerksom på kroppens signaler
Oppdager pasienten nye symptomer eller blir bekymret mellom kontrollene, bør man henvende seg til den avdelingen som utfører kontrollen.
Pasienter skal henvende seg på sarkomsentret dersom
- det oppdages en ny kul
- en kjent kul plutselig endrer størrelse og konsistens
Vær særlig oppmerksom, hvis kulen:
- vokser raskt
- sitter dypt (i muskulaturen eller i vevet)
- er større enn fem cm i diameter
- kommer igjen etter å ha blitt fjernet
Hvis sarkomet sitter inni et organ vil symptomene avhenge av hvilket organ som er rammet:
- I lungen: hoste og åndenød
- I bukhulen: smerter, oppkast og forstoppelse
- I livmoren: Blødning fra underlivet og smerter nederst i magen
Rehabilitering
Rehabilitering skal gi deg mulighet til å komme tilbake til hverdagen så raskt som mulig – og hjelp til å håndtere endringer som følger av sykdommen og behandlingen. Det vil variere hva slags rehabilitering man trenger og hvor i sykdomsforløpet man er. Mange sykehus tilbyr trening rettet mot kreftpasienter. Spør legen eller sykepleieren om råd.
Senskader
Mange opplever at livet endrer seg, både fysisk og psykisk, i forbindelse med kreftsykdom og behandling. De fleste vil ikke få alvorlige senskader etter behandlingen, men det er vanlig å oppleve noen plager.
Fertilitetsproblematikk
Problemer med fertilitet kan være en konsekvens av cellegiftbehandling og stråleterapi. En del pasienter kan likevel bli foreldre på normal måte.
Forebygging og risiko
Årsaken til kreftsykdom er ofte sammensatt og i mange tilfeller ukjent. Enkelte faktorer kan øke risikoen for kreft uten at vi kan påvirke dem. Vi kan likevel ta noen valg som bidrar til å minske risikoen.
Faktorer som kan gi økt risiko
- Kronisk lymfødem kan være medfødt eller kan oppstå etter strålebehandling eller fjerning av lymfeknuter.
- Høydose strålebehandling. Bløtvevssarkom kan oppstå på steder hvor man tidligere har fått strålebehandling mot en annen form for kreft, men dette er veldig sjeldent.
- Virus er årsaken til Kaposis sarkom – en sjelden form for bløtvevssarkom i blodkar, hud eller slimhinner. Årsaken er en spesiell type herpesvirus kalt HHV-8. Dette kan oppstå hos eldre mennesker og ved svekket immunsystem, for eksempel hos HIV-smittede eller organtransplanterte.
- Immunhemmende medisin etter transplantasjoner. Disse skal hindre at det nye organet frastøtes, og gjør at immunsystemet i mindre grad kan reparere celleskader.
- Noen kjemikalier er mistenkt for å kunne utvikle noen former av bløtvevssarkomer: Vinylkloride (PVC), visse typer av ugressmidler (fenoksysyrer) og dioksin.
Arv
Generelt er det veldig liten sannsynlighet for at bløtvevssarkomer er arvelige.
Arvelighet har vært påvist i forbindelse med Li-Fraumeni-syndromet (snl.no), der en medfødt feil i et gen som heter P53 er sentralt.
Forekomst og overlevelse
I 2024 fikk 509 mennesker bløtvevssarkom i Norge fordelt på hode/hals, bindevev i armer, bein og kropp, i mageregionen og i underlivet.
Før du leser videre om statistikk på overlevelse
For noen kan statistikk virke betryggende. For andre kan tallene oppleves som overveldende. Det er viktig å huske at statistikk på overlevelse, er basert på gjennomsnittstall beregnet ut fra store pasientgrupper.
Selv om statistikk på gruppenivå kan gi viktig innsikt, sier den ikke nødvendigvis noe om hvordan det vil gå for den enkelte. Det er flere individuelle faktorer som spiller inn på overlevelse, blant annet sykdomsutbredelse, effekt av behandling, allmenntilstand og alder. Individuelle forskjeller kan være store.
Overlevelse varierer i forhold til hvor bløtvevssarkomet sitter og hvor utbredt sykdommen er ved diagnosetidspunktet. I gjennomsnitt lever fortsatt 74 prosent etter 5 år.
Krefttallene er hentet fra Kreftregisteret, som samler inn data og utarbeider statistikk om kreftforekomsten i Norge. Kreftregisterets tall for 2024 kan du lese om på fhi.no.

Snakk med oss
Har du spørsmål om kreft, eller trenger noen å snakke med? Hos oss møter du erfarne fagfolk. Rådgivningstjenesten er gratis, og du kan være anonym. Vi snakker norsk og engelsk.