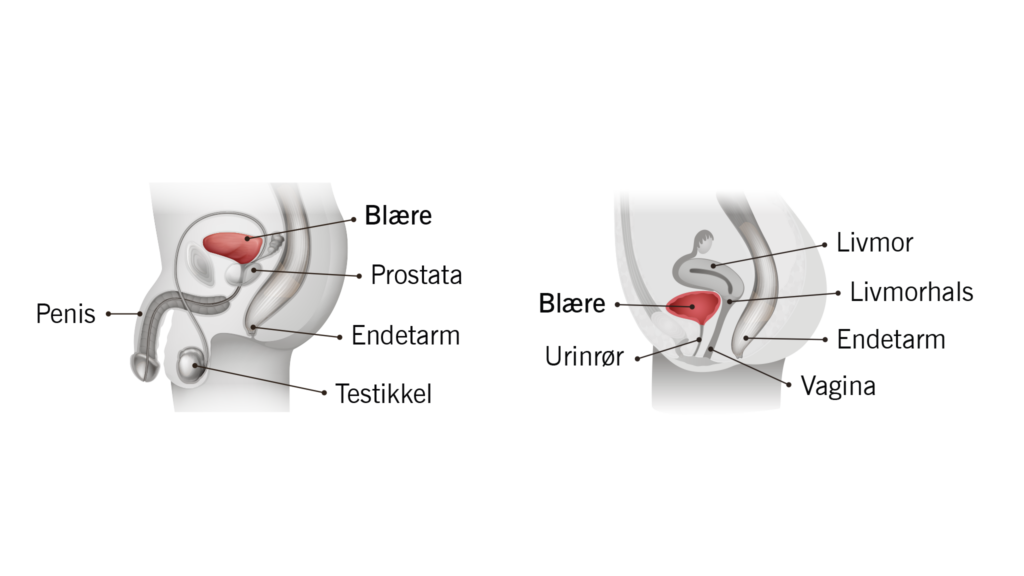
Blærekreft (Cancer vesicae urinaria) er en eller flere svulster som vokser ut fra urinblærens indre overflate.
Symptomer
- Blod i urinen er det vanligste symptomet på blærekreft.
- Hyppig vannlatingstrang og svie ved vannlatingen skyldes irritasjon av slimhinnene og minner ofte om urinveisinfeksjon.
- Trykk og lette smerter kan ofte kjennes over eller bak underlivsbenet.
Små, overfladiske svulster i urinblæren gir få eller ingen symptomer.
Symptomene kan være tegn på andre tilstander og ikke nødvendigvis kreft. Likevel er det viktig å ta dem på alvor. Har du mistanke om at noe er galt, anbefaler vi at du kontakter legen din for en vurdering.

Snakk med oss
Mandag–fredag: 09.00–15.00
radgivning@kreftforeningen.no21 49 49 21 Chat med ossOm rådgivningstjenestenUndersøkelse og diagnose
Cystoskopi er en undersøkelse av innsiden av urinblæren ved hjelp av et tynt instrument (cystoskop) med et kamera på tuppen som føres inn gjennom urinrøret. Undersøkelsen utføres i lokalbedøvelse eller i narkose. Enkelte ganger benyttes blått lys i stedet for hvitt lys fra tuppen av cystoskopet. På forhånd vil det da være sprøytet inn et fluoreserende stoff i urinblæren. Dette stoffet vil hjelpe legene til å se også små forandringer i blæreslimhinnen. Undersøkelsen betegnes som fotodynamisk diagnostikk (PDD) eller «blålys cystoskopi».
Urincytologi er en undersøkelse hvor det tas urinprøver for å se om det er kreftceller i urinen.
CT-urinveier foregår i en CT-skanner (røntgenapparat). Undersøkelsen gjøres blant annet for å kartlegge om det er mistanke om kreft i urinblæren, i urinleder eller nyrebekken. Den gir også informasjon om passasjeforhold av urin fra nyrene til urinblæren.
CT og MR brukes ved utredning av svulster som vokser inn i urinblærens muskulatur. Undersøkelsene kan påvise forstørrede lymfeknuter og spredning av kreftsykdommen til andre organer.
Møte med legen
- Skriv ned på forhånd det du lurer på.
- Ta med deg noen – det kan være lett å glemme det som blir sagt.
- Oppsummer det dere har snakket om før du går fra legen. Da kan eventuelle misforståelser korrigeres.
Pakkeforløp for kreft
Pakkeforløpet for blærekreft (helsedirektoratet.no) har som mål å bidra til rask utredning og oppstart av behandling, og unngå unødvendig ventetid.
Psykiske reaksjoner
Allerede ved mistanke om kreft kan tiden før du får svar gi uvisshet, bekymring og indre uro. Mange sitter med spørsmål om hva som skjer videre og hvordan hverdagen vil bli. Når kreft blir en del av livet, kan det påvirke både tanker, følelser og praktiske ting i hverdagen.
- Vi har samlet råd og enkle teknikker som kan hjelpe i en krevende periode.
- Å være pårørende kan også være utfordrende, og det finnes mange måter å reagere på. Derfor har vi samlet egne råd spesielt for pårørende.
Før behandlingen starter
Prehabilitering
Før kreftbehandlingen starter, kan du styrke kroppen fysisk og mentalt slik at du tåler behandlingen bedre. Dette kalles prehabilitering og handler om
- å være fysisk aktiv
- spise sunt
- søke mestring
- slutte å røyke
Forskning viser at prehabilitering gir økt livskvalitet, færre komplikasjoner, og at du kommer deg raskere etter behandling.
Fertilitetsbevarende behandling
Kreftbehandling kan påvirke evnen til å få barn (fruktbarheten). Noen kan derfor få tilbud om fertilitetsbevarende behandling for å ta vare på muligheten til å få barn senere.
Hvis du ønsker å få barn, er det viktig at du tar dette opp med legen før kreftbehandlingen starter. Når behandlingen er i gang eller ferdig, kan det være for sent å gjøre fertilitetsbevarende tiltak.
Behandling av blærekreft
Behandling av blærekreft velges på bakgrunn av faktorer som svulstens størrelse, om svulsten har vokst inn i omliggende organer, eventuell spredning (metastaser), pasientens alder, forventede livslengde og allmenntilstand. De ulike behandlingsformenes bivirkninger og pasientens egne ønsker spiller også inn.
Lokalisert blærekreft
Behandlingen av blærekreft uten spredning, kan deles i to grupper; behandling av overfladiske blærekreftsvulster og av muskelinfiltrerende svulster.
Overfladiske svulster
Overfladiske svulster kan helbredes ved en kikkertoperasjon gjennom urinrøret. Den utføres med elektrisk kniv og svulsten kan skjæres eller «brennes» bort. Blærefunksjonen vil være normal etterpå.
Disse svulstene har en tendens til å komme tilbake. Derfor må man kontrolleres i mange år med celleundersøkelse av urinen og cystoskopi. Kontrollene gjøres vanligvis poliklinisk med lokalbedøvelse. For å redusere faren for nye svulster, blir urinblæren skylt med cellegift eller immunologiske medisiner (om BCG hos Oslo universitetssykehus) som reduserer tendensen til tilbakefall. BCG-skyllinger kan gi influensalignende symptomer og svie/ubehag ved vannlating.
Muskelinfiltrerende svulster uten spredning
Muskelinfiltrerende svulster, det vil si svulster som har vokst inn i eller gjennom muskellaget av urinblæren, behandles enten med operasjon eller strålebehandling. Ofte vil det være aktuelt å gi cellegiftbehandling på forhånd. Målet for behandlingen er helbredelse.
Operasjon
Hos menn fjernes hele urinblæren og prostata, såkalt cystoprostatektomi. Hos kvinner fjernes livmor, eggledere og ovarier i tillegg til urinblæren.
I forbindelse med inngrepet fjernes også lymfeknuter i bekkenet. Dette er ikke bare for å se utbredelse av sykdommen, det har også vist å kunne gi bedre prognose av behandlingen.
Under operasjonen må det i tillegg lages en erstatning for den fjernede urinblæren, en ny måte urinen samles opp på, en såkalt urinavledning.
Det finnes ulike typer urinavledninger:
- Ileum (Bricker)- avledning: Det lages urinreservoar av en del av tynntarmen. Urinlederne skjøtes til den ene enden av tarmstykket, og den andre enden av tarmstykket legges ut til huden, stomi. Her samles urinen i en pose utenpå kroppen som er festet til stomien.
- Kontinent ortotopt blæresubstitutt: En «ny» urinblære som konstrueres av tynntarm beliggende på plassen for den tidligere urinblæren. Denne kobles til urinlederne. Det brukes cirka 60 cm av nedre del av tynntarmen. Tarmblæren sys på urinrøret innvendig i det lille bekken. Den nye blæren får en vanlig blærekapasitet på cirka 500 ml. En del pasienter blir plaget med urinlekkasje.
- Kontinent kutant blæresubstitutt: Et urinreservoar som lages av tynntarm og kobles til urinlederne. Tarmblæren legges til fremre bukvegg, og man skaper en utgang til hud ved bruk av tynntarm med kun et lite hull i huden. Dette reservoaret tømmes med engangskateter.
Legen vil gi råd om hvilken type urinavledning som vil være til det beste for den enkelte.
Det er viktig at også uroterapeut er med på informasjonssamtalene, dersom sykehuset har slike spesialister. En uroterapeut er en offentlig godkjent sykepleier med videreutdanning i uroterapi. Det vil si at de har spesialkompetanse i utredning, behandling, undervisning og veiledning av pasienter med ulike problemer i de nedre urinveier. Uroterapeuten vil følge opp den enkelte etter operasjonen.
Strålebehandling
Et alternativ til å fjerne urinblæren er å gi strålebehandling mot blæren. Hvis mulig, kombineres strålebehandlingen med cellegift. Strålebehandlingen vil gis i løpet av 4 til 6 uker. For pasienter som er friske nok til å gjennomgå operasjon, kan urinblæren fjernes senere hvis det skulle komme et tilbakefall. Disse pasientene vil følges opp regelmessig med cystoskopi etter strålebehandlingen.
Operasjon eller strålebehandling?
Hvilken behandling som er best egnet for den enkelte pasient, vil bli diskutert av legespesialister på tverrfaglig møte. Faktorer som har betydning er sykdommens stadium, variant /undertype av blærekreft (hvordan kreftcellene ser ut i mikroskop), generell helse og tilleggssykdommer, tidligere kreftbehandling, urinblærefunksjon, symptomer og pasientønske.
Blærekreft med spredning
Medikamentell behandling av blærekreft med spredning til lymfeknuter eller andre organer, kan lindre symptomer, bremse sykdomsutviklingen og være livsforlengende. Tilgjengelige behandlinger i dag er cellegift og immunterapi. Strålebehandling kan gis for å lindre symptomer fra urinblæren (hvis man ikke er operert) eller fra spredningssvulster.
Viktig å vite om sepsis (blodforgiftning)
Kreftpasienter kan være utsatt for å utvikle sepsis, særlig ved cellegiftbehandling som svekker immunforsvaret. Sepsis er en alvorlig infeksjon som kan gjøre pasienter svært syke. Det er derfor viktig å kjenne symptomene og vite hva man skal gjøre ved mistanke om sepsis.
Kliniske studier
Kliniske studier, eller utprøvende behandling, er studier som utføres på mennesker for å undersøke virkningen av nye medisiner og behandlingsmetoder.
Etter behandling
Oppfølging etter avsluttet behandling blir tilpasset den enkelte. Legen med ansvar for din behandling på sykehuset, skisserer et opplegg for oppfølging og kontroller i etterkant. Det er viktig å avklare hvor ofte du skal til kontroll, hva kontrollen innebærer og hvor kontrollen skal gjøres.
Rehabilitering
Rehabilitering skal gi deg mulighet til å komme tilbake til hverdagen så raskt som mulig – og hjelp til å håndtere endringer som følger av sykdommen og behandlingen. Det vil variere hva slags rehabilitering man trenger og hvor i sykdomsforløpet man er. Mange sykehus tilbyr trening rettet mot kreftpasienter. Spør legen eller sykepleieren om råd.
De som har fjernet urinblæren har ofte en vanskelig omstillingsprosess foran seg. Operasjonen er en fysisk påkjenning, og det tar gjerne to til tre måneder før man er fysisk restituert.
Senskader
Mange opplever at livet endrer seg, både fysisk og psykisk, i forbindelse med kreftsykdom og behandling. De fleste vil ikke få alvorlige senskader etter behandlingen, men det er vanlig å oppleve noen plager.
Seksuallivet kan påvirkes etter kreftdiagnosen. Hos menn, hvor urinblæren og prostata fjernes, blir nervene til penis skadet. Dette kan føre til ereksjonsproblemer. Hos kvinner kan skjeden bli kortere og slimhinnene tørrere.
Det er viktig å være åpne om hvordan den videre hverdagen kan bli. Da kan det være godt å snakke med en som har spesialkompetanse innenfor samliv og sexologi.
Forebygging og risiko
Årsaken til kreftsykdom er ofte sammensatt og i mange tilfeller ukjent. Enkelte faktorer kan øke risikoen for kreft uten at vi kan påvirke dem. Vi kan likevel ta noen valg som bidrar til å minske risikoen.
Slik kan risikoen minskes
- Være røykfri. Røyking kan øke risikoen for blærekreft med opptil fire ganger, spesielt for de som røyker mye, startet å røyke i ung alder og har røkt lenge.
- Følge regler ved håndtering av farlige stoffer på arbeidsplassen, for eksempel fra maling, trykkfarger, metall- og maskinarbeid eller diesel- og trafikkforurensning.
- Unngå dieseleksos/trafikkforurensning, om mulig.
- Drikke mye vann og ha et sunt og variert kosthold med mye frukt og grønt.
Faktorer som kan gi økt risiko
- Langvarig irritasjon av blæreslimhinnen på grunn av blærestein eller kroniske infeksjoner
- Tidligere strålebehandling mot blæreregionen og/eller enkelte typer cellegift
- Enkelte medisiner og sykdommer, som diabetesmedisin, Chrons sykdom og gonoré
Arv
I sjeldne tilfeller kan blærekreft skyldes arv. Et eksempel på dette er ved Lynch syndrom.
Forekomst og overlevelse
I 2025 fikk 1928 mennesker blærekreft i Norge, 1434 menn og 494 kvinner.
Blærekreft rammer oftest mennesker i godt voksen alder. I 2025 var det 39 personer under 50 år som fikk blærekreft, fordelt på 26 menn og 13 kvinner.
Før du leser videre om statistikk på overlevelse
For noen kan statistikk virke betryggende. For andre kan tallene oppleves som overveldende. Det er viktig å huske at statistikk på overlevelse, er basert på gjennomsnittstall beregnet ut fra store pasientgrupper.
Selv om statistikk på gruppenivå kan gi viktig innsikt, sier den ikke nødvendigvis noe om hvordan det vil gå for den enkelte. Det er flere individuelle faktorer som spiller inn på overlevelse, blant annet sykdomsutbredelse, effekt av behandling, allmenntilstand og alder. Individuelle forskjeller kan være store.
Fem år etter at pasienten har fått diagnosen er det nå 80,7 prosent av mennene og 73,5 prosent av kvinnene som fortsatt lever.
Hvis sykdommen oppdages og blir behandlet før den sprer seg (stadium 1), er tallene bedre. Da lever 88,1 prosent av mennene og 84,4 prosent av kvinnene fem år etter at diagnosen er stilt.
Hvis sykdommen oppdages i stadium IV (når sykdommen har spredd seg til et annet organ) er det 14,8 prosent av mennene og 8,8 prosent av kvinnene som lever etter 5 år.
Krefttallene er hentet fra Kreftregisteret, som samler inn data og utarbeider statistikk om kreftforekomsten i Norge. Kreftregisterets tall for 2025 kan du lese om på fhi.no.

Snakk med oss om kreft
Vi er her for å hjelpe deg med alle spørsmål om kreft, uansett hvilken situasjon du er i.