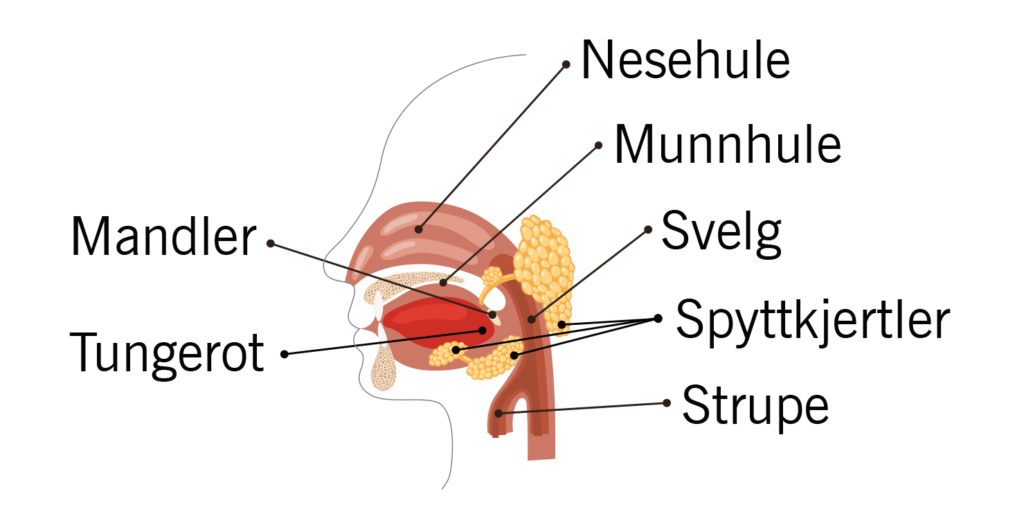
Kreft i hode- og halsregionen kan oppstå i leppe, munn, strupehode, svelg (tungerot og mandlene), nese, bihuler og spyttkjertler. Det kan også oppstå kreft i øret (øregangen), men dette er svært sjelden og omtales ikke her.
Skjoldbruskkjertelkreft og hjernesvulst er ikke en del av denne diagnosegruppen og omtales på egne sider.
Symptomer
Symptomer på kreft i hode- og halsregionen varierer basert på hvor kreften er lokalisert. Noen ganger kan det vise seg som en kul på halsen. Dette er en spredning til lymfeknuter. Det er relativt sjelden at hode- og halskreft sprer seg til andre steder i kroppen.
Strupehode
- heshet eller forandringer i stemmen som ikke går over på et par uker
- irritasjon eller følelse av å ha et fremmedlegeme i halsen
- innsnevring av luftveiene som fører til vanskeligheter med å puste
- smerter i øret
Svelg
Kreft i svelget omfatter bakre del av munnhulen, inkludert tungerot og mandler.
- smerter og sårhet når man tygger, svelger eller når man beveger kjeven eller tungen
- smerter med utstråling til øret
Leppe og munnhule
Ofte er tannlegen den første som oppdager tegn på kreft i munnhulen under en rutineundersøkelse.
- et sår som ikke gror
- røde eller hvite flekker i gommen, på tungen, i kinnene eller i svelget
- en kul eller en hevelse i munnen eller kinnet
- tannprotese som ikke passer lenger
- taleforandringer
Nese og bihuler
Kreft i nesen og bihulene gir lite symptomer i tidlige stadier, så kreften oppdages ofte sent.
- tett nese og bihuler (ensidig)
- kronisk bihulebetennelse som ikke lar seg behandle med antibiotika
- hodepine
- neseblødning
- smerter under øynene, i området hvor bihulene ligger
- hevelse på grunn av at svulsten kan hindre drenasje fra bihuler og gjennom nesen
Spyttkjertler
- hevelse inne i munnen der spyttkjertlene sitter
- smerter i munnen
- lammelser i ansiktet fordi svulsten kan trykke på en nerve som styrer bevegelse i deler av ansiktet
- Både smerter og lammelser forårsakes av at svulsten vokser seg så stor at den forstyrrer ansiktsnerven som går rett gjennom ørespyttkjertelen. Ørespyttkjertelen er kjertelen som oftest rammes av kreft.
Symptomene kan være tegn på andre tilstander og ikke nødvendigvis kreft. Likevel er det viktig å ta de på alvor. Har du mistanke om at noe er galt, anbefaler vi at du kontakter legen din for en vurdering.

Snakk med oss om kreft
Mandag–fredag: 09.00–15.00
radgivning@kreftforeningen.no21 49 49 21 Chat med ossOm rådgivningstjenestenUndersøkelse og diagnose
Det er mange ulike diagnoser innen hode- og halskreft. Hvilke undersøkelser som utføres varierer avhengig av diagnosen.
Klinisk undersøkelse av det aktuelle område. Det blir undersøkt om det er hovne lymfeknuter på halsen. Dette for å vurdere om sykdommen kan ha spredt seg til lymfeknuter. Undersøkelsen er viktig for å vurdere sykdomsutbredelse og hvilken behandling som skal gis.
Blodprøver som tas er blant annet blodverdier, leverfunksjonsprøver og nyrefunksjonsprøver.
Vevsprøve (biopsi) av eventuelle funn i slimhinner.
CT tas for å kartlegge lymfeknuter og se om sykdommen har spredd seg til lungene.
MR kan også være et alternativ ved kreft i bihuler/øvre svelg og munnhule.
PET tas i utvalgte tilfeller
Endoskopi er en undersøkelsesmetode der man fører et rør med lys og speilanordning (endoskop) inn i et av kroppens hulorganer. Ved øre-nese-hals undersøkelse kan det for eksempel være i nese/bihuler eller i svelg. Hensikten er å kunne undersøke slimhinnene.
Vurdering gjort av lungelege, hjertespesialist (kardiolog) og eventuelt andre spesialister med tanke på operasjon.
Vurdering gjort av oralkirurg/spesialist i tann-, kjeve- og munnhulesykdommer i forbindelse med planlegging av operasjonen, og som forberedelse før eventuell strålebehandling.
Møte med legen
- Skriv ned på forhånd det du lurer på.
- Ta med deg noen – det kan være lett å glemme det som blir sagt.
- Oppsummer det dere har snakket om før du går fra legen. Da kan eventuelle misforståelser korrigeres.
Pakkeforløp for kreft
Pakkeforløpet for hode-halskreft (helsedirektoratet.no) har som mål å bidra til rask utredning og oppstart av behandling, og unngå unødvendig ventetid.
Helsedirektoratet har utarbeidet et nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av hode-halskreft (helsedirektoratet.no).
Psykiske reaksjoner
Allerede ved mistanke om kreft kan tiden før du får svar gi uvisshet, bekymring og indre uro. Mange sitter med spørsmål om hva som skjer videre og hvordan hverdagen vil bli. Når kreft blir en del av livet, kan det påvirke både tanker, følelser og praktiske ting i hverdagen.
- Vi har samlet råd og enkle teknikker som kan hjelpe i en krevende periode.
- Å være pårørende kan også være utfordrende, og det finnes mange måter å reagere på. Derfor har vi samlet egne råd spesielt for pårørende.
Før behandlingen starter
Prehabilitering
Før kreftbehandlingen starter kan du styrke kroppen fysisk og mentalt slik at du tåler behandlingen bedre. Dette kalles prehabilitering og handler om
- å være fysisk aktiv
- spise sunt
- søke mestring
- slutte å røyke
Forskning viser at prehabilitering gir økt livskvalitet, færre komplikasjoner, og at du kommer deg raskere etter behandling.
Fertilitetsbevarende behandling
Kreftbehandling kan påvirke evnen til å få barn (fruktbarheten). Noen kan derfor få tilbud om fertilitetsbevarende behandling for å ta vare på muligheten til å få barn senere.
Hvis du ønsker å få barn, er det viktig at du tar dette opp med legen før kreftbehandlingen starter. Når behandlingen er i gang eller ferdig, kan det være for sent å gjøre fertilitetsbevarende tiltak.
Behandling av hode- og halskreft
Hode- og halskreft kan ofte helbredes hvis kreften oppdages tidlig. Selv om helbredelse og fjerning av kreften er hovedmålet med behandlingen, er det også viktig å bevare organenes funksjon. Legene vurderer hvordan utfallet av behandlingen kan påvirke livskvaliteten. Behandlingen tilpasses for å oppnå optimale funksjonelle og kosmetiske forhold.
De vanlige behandlingsformene er kirurgi, strålebehandling og medikamentell behandling.
Kirurgi
Kirurgi vil ofte bestå i fjerning av svulst, samt lymfeknuter på halsen. Kirurgen tar bort vev omkring svulsten for å forhindre tilbakefall. Mindre svulster kan ofte opereres bort uten at det fører til store endringer i utseende eller funksjon.
Er det omfattende svulster, kan en operasjon føre til endret utseende eller funksjon. Operasjonen planlegges ut fra hvor svulsten sitter, samt hvordan fjerningen vil påvirke muligheten til å prate, tygge og svelge, men også hvordan den vil påvirke utseendet.
Plastikkirurgiske teknikker gir muligheter til å rette opp det som må opereres bort på grunn av kreft. Det er veldig viktig at pasienter får god informasjon på forhånd, og at de får hjelp med rehabiliteringen.
Laryngektomi er en operasjon der strupehodet fjernes. Dette blir gjort når kreftsvulsten ligger på stemmebåndene eller i stemmebåndsområdet. Luftrøret legges ut på halsens forside, over brystbenet. Det blir et lite hull foran på halsen, et stoma, som man puster gjennom. Åpningen har som regel ingen betydning for evnen til å spise og drikke normalt. Uten stemmebånd kan en ikke lenger snakke som tidligere. Det finnes forskjellige måter å lære å snakke på etter en slik operasjon.
Strålebehandling
Noen svulster er vanskelig å operere bort på grunn av størrelse eller beliggenhet. I disse tilfellene kan kirurgi medføre tap av organfunksjon, som tale- og svelgfunksjon. Da er strålebehandling den foretrukne behandlingsformen. Oftest gis strålebehandling i form av ekstern stråling, altså bestråling fra utsiden av kroppen. Dagens stråleteknikker klarer til en viss grad å beskytte det friske vevet omkring svulsten.
Det kommer et nytt strålebehandlingstilbud i Norge i 2025 – protonbehandling.
Oslo universitetssykehus (OUS), Radiumhospitalet har nettopp startet opp, senere i 2025 blir dette også et tilbud på Haukeland universitetssykehus. Protonbehandling kan gi mer skånsom strålebehandling enn tradisjonell stråling og dermed færre seneffekter. Dette vil bli prøvd ut i kliniske studier.
Et annet alternativ er å operere inn radioaktive kilder i svulsten. Dette kalles brakyterapi. Brakyterapi brukes lite i dag, da moderne strålebehandling i større grad unngår stråling av normalt vev.
Ofte gis strålebehandling som tilleggsbehandling etter operasjon. Grunnen er at det kan sitte rester av kreftceller igjen utenfor operasjonsområdet, eventuelt kan det være kreftceller i lymfebaner-/lymfeknuter på halsen. Risikoen for tilbakefall etter et kirurgisk inngrep varierer, avhengig av hvor svulsten sitter, størrelse og vekst. Strålebehandling reduserer denne risikoen.
Fiksering
For å unngå unødig stråling er det viktig at pasienten ligger rolig under hele behandlingen. Stråleterapeuten lager derfor individuelt tilpassede plastmasker for hode og hals. Denne prosessen kalles fiksering. Når masken er klar, gjennomgår pasienten en CT- eventuelt PET-CT undersøkelse med masken på. Bildene er utgangspunkt for planlegging av strålebehandlingen.
Prosessen fra masken lages til behandlingen starter, tar inntil to uker.
Oppsøk tannlege før behandlingen starter
Før man starter behandlingen, er det viktig at man får gjort en undersøkelse hos tannlege. Kjeven er ofte med i strålefeltet, noe som vanskeliggjør senere kirurgiske inngrep, for eksempel trekking av tenner. Ofte vil det være nødvendig å trekke tenner før oppstart av strålebehandling. Det bør gå ca to uker (tannkjøttet må tilhele) mellom tanntrekking og oppstart av behandlingen.
Å oppsøke tannlege før behandlingen starter er viktig fordi det kan gjøre det lettere å få dekket eventuelle tannskader i etterkant av kreftbehandling.
Medikamentell behandling
Aktuell medikamentell behandling kan være cellegift, målrettet behandling og immunterapi.
Cellegift
Cellegift brukes i noen sammenhenger ved hode– og halskreft. En sjelden gang gis cellegift før strålebehandling, for å minske svulstens størrelse og slik at strålebehandling blir mulig. Vanligvis gis cellegift samtidig med strålebehandling, hensikten er å øke effekten av stråling.
Ved tilbakefall som ikke kan opereres eller behandles med stråling, kan cellegift alene eller i kombinasjon med målrettet behandling eller immunterapi være et alternativ.
Det finnes ulike cellegifter som kan benyttes.
Målrettet behandling
Ved plateepitelkarsinom i hode-halsslimhinner kan et antistoff som blokkerer vekstfaktorreseptor (EGFR), cetuximab, benyttes som alternativ til cellegift eller immunterapi. Cetuximab kan benyttes sammen med stråling hvis pasienten ikke kan få cellegift. Vekstfaktorreseptorblokker er mye brukt hos pasienter som har andre sykdommer som gjør at de ikke tolererer cellegift eller immunterapi.
Immunterapi
Pasienter med tilbakefall eller spredning av en type kreft i hode/halsområdet, såkalt plateepitelkreft, kan få behandling av en type immunterapi (Keytruda/Pembrolizumab). Dette kan gis alene eller i kombinasjon med cellegift. Svulsten må ha en egen biomarkør for at immunbehandlingen skal være aktuell. Dette undersøkes rutinemessig på vevsprøve av svulsten.
Viktig å vite om sepsis (blodforgiftning)
Kreftpasienter kan være utsatt for å utvikle sepsis, særlig ved cellegiftbehandling som svekker immunforsvaret. Sepsis er en alvorlig infeksjon som kan gjøre pasienter svært syke. Det er derfor viktig å kjenne symptomene og vite hva man skal gjøre ved mistanke om sepsis.
Kliniske studier
Kliniske studier, eller utprøvende behandling, er studier som utføres på mennesker for å undersøke virkningen av nye medisiner og behandlingsmetoder.
Etter behandling
Oppfølging etter avsluttet behandling blir tilpasset den enkelte. Legen med ansvar for din behandling på sykehuset, skisserer et opplegg for oppfølging og kontroller i etterkant. Det er viktig å avklare hvor ofte du skal til kontroll, hva kontrollen innebærer og hvor kontrollen skal gjøres.
Rehabilitering
Rehabilitering skal gi pasienten mulighet til å komme tilbake til hverdagen så raskt som mulig – og hjelp til å håndtere endringer som følger av sykdommen og behandlingen. Det vil variere hva slags rehabilitering den enkelte trenger og hvor i sykdomsforløpet man er. Mange sykehus tilbyr trening rettet mot kreftpasienter. Spør legen eller sykepleieren om råd.
Senskader
Mange opplever at livet endrer seg, både fysisk og psykisk, i forbindelse med kreftsykdom og behandling. De fleste vil ikke få alvorlige senskader etter behandlingen, men det er vanlig å oppleve noen plager.
I hode- og halsregionen er det mange strålefølsomme områder. Disse bør i størst mulig utstrekning spares for stråling. I praksis er dette vanskelig, og ofte må man derfor regne med en viss strålebelastning av området. Det å bli frisk kan ha en høy pris med hensyn til livskvalitet.
Strålebivirkninger i hud, slimhinner, blodkar og knokler kan forbedres ved at man puster inn ren oksygen mens man er i et trykkammer (en slags dykkerklokke). Behandlingen kalles Hyperbar Oksygenbehandling – HBO (helse-bergen.no). Behandlingen i trykkammer er den eneste kjente behandlingen som gir bedre heling av stråleskadet vev. Trykkammerbehandling kan forbedre blodforsyningen slik at det skadede vevet kan bli helt eller delvis normalt igjen.
Munntørrhet er et vanlig problem for pasienter som er strålebehandlet i hode- og halsområdet. Dette fordi munnens spyttkjertler påvirkes slik at spyttproduksjonen minsker kraftig eller forsvinner.
Noen ganger forsvinner det vandige spyttet først, og det seige spyttet blir igjen. Dette er ubehagelig. Det ødelegger økosystemet i munnen, og kan igjen føre til tannskader. I spyttet finnes stoffer som beskytter tennene, og derfor øker risikoen for karies og at tennene løsner hos den som rammes av munntørrhet. Vit at du har rettigheter når det gjelder økte utgifter ved tannbehandling.
Følger av dårlig spyttproduksjon:
- vanskeligheter med å spise tørr mat
- tap av smak
- såre slimhinner
- infeksjoner
Disse problemene kan gi ernæringsproblemer og noen ganger talevansker. Dårlig smak i munnen og dårlig ånde kan også følge med.
Skader i hals og tyggemuskulatur kan være en annen følge av strålebehandlingen. På grunn av stivhet i området, kan det være vanskelig å tygge og gape på vanlig måte. Å spise samt å gjøre undersøkelser i munnen, ved for eksempel tannlegebesøk, kan være vanskelig. Det er viktig å få hjelpemidler til å tøye denne muskulaturen. Dette får du informasjon om på sykehuset.
Å snakke uten strupehode
Ved en laryngektomi blir strupehodet og stemmebåndene operert bort. Du må da lære deg å snakke på en annen måte enn tidligere. Du kan uttale ordene som før, men mangler selve stemmelyden. Det er tre måter å få fram lyd på:
- taleprotese
- talevibrator
- spiserørstemme
Innsetting av taleprotese er mulig. Dette er en enveis ventil som settes inn mellom luftrør og spiserør. Ved å styre lungeluften ut gjennom svelget, kan man få lyd tilsvarende som når luften først må svelges. De fleste som blir laryngektomert i dag får satt inn taleprotese, som krever betydelig mindre øvelse å bruke.
Alle opererte får utlevert en talevibrator. Dette er en elektronisk lydkilde som holdes mot halsen, slik at lyden forplanter seg til munnhulen, og kan formes til tale på samme måte som tidligere.
Spiserørstemme er en teknikk der man svelger luft ned øvre del av spiserøret, slik at den kan presses kontrollert opp og artikuleres som om den kom fra stemmebåndene.
Etter operasjonen vil en spesialutdannet logoped være til hjelp med å mestre den nye situasjonen og valget av teknikk.
Årsak, forebygging og risiko
HPV og kreft i munn og svelg
HPV-infeksjon gir økt risiko for flere kreftformer. Rundt 60 % av tilfellene av kreft i munn og svelg skyldes HPV-smitte (humant papillomavirus). Barn får HPV-vaksine gratis gjennom vaksinasjonsprogrammet. Vaksinen kan også tas av voksne, men da må man betale for den selv. Vaksinen kan ikke behandle en infeksjon man allerede har, men kan forebygge fremtidig infeksjon.
Slik kan risikoen minskes
- Overføring av HPV skjer ved seksuell kontakt, som samleie, oral- og analsex, og annen intim kontakt uten samleie. Det kan være nok med én seksualpartner for å bli smittet. Med mange partnere øker risikoen.
- HPV kan smitte fra hud som ikke er dekket av kondom, men bruk av kondom vil redusere risikoen for smitte.
- Sørg for at barna dine får HPV-vaksinen, som tilbys gratis til alle jenter og gutter ved 12-årsalder.
- Drikke minst mulig alkohol. Være røykfri. Unngå bruk av annen tobakk, som snus.
- Følge regler ved håndtering av farlige stoffer på arbeidsplassen og unngå kjemiske stoffer, spesielt formaldehyd, gass fra maling, nikkel, krom, trestøv, tekstil og lærfiber.
- Holde en sunn kroppsvekt, unngå overvekt og fedme. Ha et sunt kosthold med mye grønnsaker og frukt.
Faktorer som kan gi økt risiko
- Infeksjon på grunn av HPV-smitte.
- Strålebehandling for tidligere kreft.
- Bruk av tobakk og alkohol sammen øker risikoen ytterligere, fordi alkohol forsterker den kreftfremkallende virkningen av røyking.
Enkelte faktorer kan øke risikoen uten at vi kan påvirke dem. Vi kan likevel ta noen forebyggende valg som bidrar til å minske risikoen for kreft, selv om det ikke gir noen garanti mot å få kreft.
Forekomst og overlevelse
I 2024 fikk 715 mennesker i Norge kreft i leppe, munnhule, svelg og spyttkjertler, 469 menn og 246 kvinner.
Samme år fikk 49 mennesker kreft i nese/bihule, 31 menn og 18 kvinner.
For strupekreft er tallene 97 totalt, 81 menn og 16 kvinner.
Før du leser videre om statistikk på overlevelse
For noen kan statistikk virke betryggende. For andre kan tallene oppleves som overveldende. Det er viktig å huske at statistikk på overlevelse, er basert på gjennomsnittstall beregnet ut fra store pasientgrupper.
Selv om statistikk på gruppenivå kan gi viktig innsikt, sier den ikke nødvendigvis noe om hvordan det vil gå for den enkelte. Det er flere individuelle faktorer som spiller inn på overlevelse, blant annet sykdomsutbredelse, effekt av behandling, allmenntilstand og alder. Individuelle forskjeller kan være store.
Når det gjelder kreft i leppe, munnhule og svelg, er det fem år etter at pasienten har fått diagnosen 74,6 prosent av mennene og 79 prosent av kvinnene som fortsatt lever. Dersom sykdommen oppdages før den har spredd seg, er det 87,3 prosent av mennene og 91,9 prosent av kvinnene som fortsatt lever etter fem år.
For kreft i nese/bihule og strupe er det, samlet for menn og kvinner, 84 prosent som fortsatt lever etter 5 år dersom sykdommen blir oppdaget før den har spredd seg. Har sykdommen spredd seg, er det 55 prosent som fortsatt lever etter 5 år (disse tallene for nese/bihule og strupe er fra 2022, og blir oppdatert så raskt vi får nye tall).
Krefttallene er hentet fra Kreftregisteret, som samler inn data og utarbeider statistikk om kreftforekomsten i Norge. Kreftregisterets tall for 2024 kan du lese om på fhi.no.

Snakk med oss om kreft
Vi er her for å hjelpe deg med alle spørsmål om kreft, uansett hvilken situasjon du er i.