Tarmkreft (kolorektal kreft) er et samlebegrep for kreft i tykktarm og endetarm. Oppdages sykdommen tidlig, er muligheten for helbredelse god.
Kort fortalt
- Tarmkreft er kreft i tykktarm eller endetarm.
- Vanlige tegn: endrede avføringsvaner, blod i avføringen og magesmerter.
- Utredning kan inkludere klinisk undersøkelse, blodprøver, koloskopi/rektoskopi og CT/MR.
- Tarmscreening tilbys aldersgruppen 55-65 år (født i 1967 og senere).
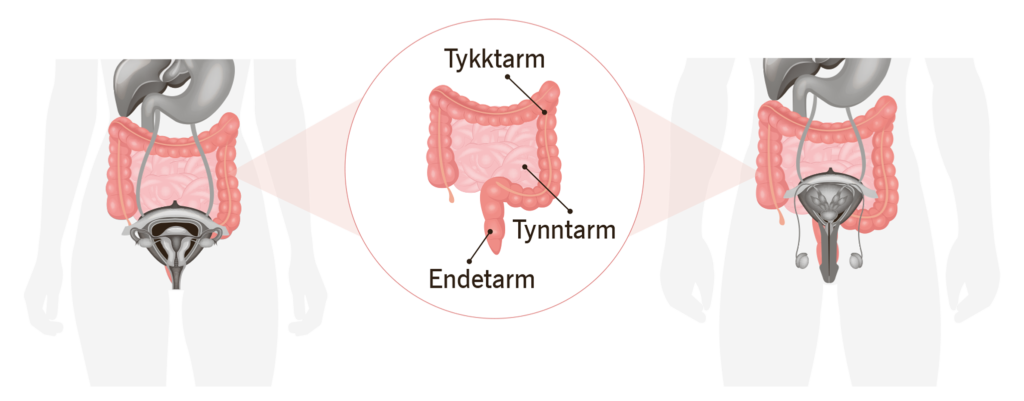
Hva er tarmkreft?
Tarmkreft (kolorektal kreft) er et samlebegrep for kreft som utvikler seg i tykktarmen eller endetarmen.
Tynntarmkreft blir ikke omtalt her. Tynntarmkreft er veldig sjeldent, og de fleste svulstene er av typen nevroendokrin kreft (NET kreft). Analkreft blir omtalt på en egen side.
Årsaken til kreftsykdom er vanligvis ukjent. Enkelte faktorer kan øke risikoen uten at vi kan påvirke dem. Vi kan likevel ta noen valg i måten vi lever på som bidrar til å minske risikoen, selv om det ikke gir noen garanti mot å få kreft.
- Polypper og adenomer (godartede små svulster) i tarmen, og som ikke blir behandlet
- Betennelsessykdommer som ulcerøs kolitt og Crohns sykdom
- Tidligere strålebehandling mot bekken
- Fedme, overvekt, høyt inntak av rødt- og bearbeidet kjøtt, samt inaktivitet, kan assosieres med økt forekomst av tarmkreft.
- Alkohol
- Røyk og snus
Alle blir invitert til tarmscreeningprogrammet (fhi.no) når de fyller 55 år. Hensikten er å oppdage tarmkreft eller forstadier til tarmkreft tidlig. Ta kontakt med fastlegen hvis du har symptomer på tarmkreft, uavhengig av alder.
Arvelig tarmkreft
Anslagsvis er 3 % av alle tarmkrefttilfeller koblet til arv med kjente genfeil. Den mest vanlige formen for arvelig tarmkreft er Lynch syndrom. Det finnes også andre former for arvelig tarmkreft, slik som familiær adenomatøs polypose (FAP), men det er under 1% av alle tarmkrefttilfeller.
Omlag 20 % av alle med tykk- og endetarmskreft har en familiær opphopning av tarmkreft, hvor genfeilen er ukjent.
Hva er symptomer på tarmkreft?
- Endret avføringsmønster som vekslende treg/løs avføring, er vanlig ved kreft i tykktarmen. Ved endetarmskreft er løs avføring og sterk avføringstrang et symptom når svulsten har nådd en viss størrelse.
- Følelse av at tarmen ikke tømmes ordentlig ved avføring forårsakes av at svulsten tar plass, og det kan føles som om at det fremdeles er avføring igjen i tarmen.
- Luft i tarmen og en følelse av å være oppblåst kan forårsakes av at tarmen holder på å gå tett.
- Magesmerter kan oppstå dersom en svulst blokkerer tarmpassasjen slik at avføring og luft får problemer med å passere. Cirka 20 prosent av all kreft i tykktarm/endetarm starter med akutte smerter og tarmslyng (ileus).
- Blod i avføringen kan vise seg som synlig rødt blod hvis svulsten er i nedre del av tarmen eller som sortfarget avføring dersom svulsten er i øvre del av tarmen. Ved blod i endetarmsåpningen, i toalettskålen eller på papiret, bør det sjekkes hos legen selv om det bare er små mengder.
- Vekttap kommer av at matlysten ofte blir dårlig på grunn av problemene som er beskrevet over. Dette kan være tegn på at sykdommen er kommet langt.
- Blodmangel (lav blodprosent og/eller lave jernlagre) kommer av at svulsten ofte har blødd i tarmen over tid.
Symptomene på tarmkreft varierer etter hvor svulsten ligger. Området svulsten befinner seg i kan også være ømt, og selve svulsten kan noen ganger kjennes.
Symptomene kan være tegn på andre tilstander og ikke nødvendigvis kreft. Likevel er det viktig å ta dem på alvor. Har du mistanke om at noe er galt, anbefaler vi at du kontakter legen din for en vurdering.
Kontakt lege hvis du har
- blod i avføring eller blod på papir/i toalettskål
- vedvarende endring i avføringsmønster
- uforklarlig vekttap eller blodmangel
- kraftige magesmerter/tegn til tarmslyng

Snakk med oss om kreft
Mandag–fredag: 09.00–15.00
radgivning@kreftforeningen.no21 49 49 21 Chat med ossOm rådgivningstjenestenHvordan utredes tarmkreft?
-
Klinisk undersøkelse
-
Avføringsprøve
-
Blodprøver inkludert tumormarkør
-
Rektoskopi/koloskopi og biopsi
-
CT/MR, eventuelt ultralyd for kartlegging av utbredelse (stadium)
Hva betyr stadium ved kreft?
Stadium beskriver hvor utbredt kreftsykdommen er når diagnosen stilles. Informasjon om stadium brukes for å planlegge behandling og si noe om prognose.
For mange krefttyper deles sykdommen inn i stadier fra 1 til 4, der lavere stadium betyr mindre utbredt sykdom. Samtidig er ikke inndelingen lik for alle krefttyper. Spør kreftlegen hvis du har spørsmål om stadium for din diagnose.
Undersøkelser
Endetarmen blir undersøkt ved at legen kjenner i tarmen med fingeren.
Avføringsprøve kan avdekke blod i avføringen.
Ulike blodprøver og tumormarkører tas, som kan være med på å styrke eller svekke mistanken om tarmkreft. CEA er et eksempel på en tumormarkør.
Rektoskopi og koloskopi er undersøkelser der legen bruker et tynt, bøyelig rør med kamera for å se inni tarmen. Ved rektoskopi undersøkes endetarmen og den nederste delen av tykktarmen, mens koloskopi vanligvis undersøker hele tykktarmen.
Rektoskopi (nhi.no) og koloskopi brukes til å undersøke og eventuelt ta vevsprøver (biopsi) fra endetarm og tykktarm.
Møte med legen
- Skriv ned på forhånd det du lurer på.
- Ta med deg noen – det kan være lett å glemme det som blir sagt.
- Oppsummer det dere har snakket om før du går fra legen. Da kan eventuelle misforståelser korrigeres.
Pakkeforløp for kreft
Pakkeforløp for kreft beskriver hva som skal skje fra legen mistenker kreft, til eventuell behandling starter. Pakkeforløpet inneholder veiledende frister, slik at du kan følge med på hva som skal skje – og når. Har du praktiske spørsmål underveis, kan du ringe forløpskoordinator som er din kontaktperson gjennom hele pakkeforløpet.
Det finnes pakkeforløp for de fleste kreftformer.
Psykiske reaksjoner
Allerede ved mistanke om kreft kan tiden før du får svar gi uvisshet, bekymring og indre uro. Mange sitter med spørsmål om hva som skjer videre og hvordan hverdagen vil bli. Når kreft blir en del av livet, kan det påvirke både tanker, følelser og praktiske ting i hverdagen.
- Vi har samlet råd og enkle teknikker som kan hjelpe i en krevende periode.
- Å være pårørende kan også være utfordrende, og det finnes mange måter å reagere på. Derfor har vi samlet egne råd spesielt for pårørende.
Før behandlingen starter
Prehabilitering
Før kreftbehandlingen starter, kan du styrke kroppen fysisk og mentalt slik at du tåler behandlingen bedre. Dette kalles prehabilitering og handler om
- å være fysisk aktiv
- spise sunt
- søke mestring
- slutte å røyke
Forskning viser at prehabilitering gir økt livskvalitet, færre komplikasjoner, og at du kommer deg raskere etter behandling.
Fertilitetsbevarende behandling
Kreftbehandling kan påvirke evnen til å få barn (fruktbarheten). Noen kan derfor få tilbud om fertilitetsbevarende behandling for å ta vare på muligheten til å få barn senere.
Hvis du ønsker å få barn, er det viktig at du tar dette opp med legen før kreftbehandlingen starter. Når behandlingen er i gang eller ferdig, kan det være for sent å gjøre fertilitetsbevarende tiltak.
Behandling av tarmkreft
Hva avgjør hvilken behandling du får?
Hvilken behandling som velges avhenger av:
- hvor svulsten ligger og størrelsen på den
- om den har spredd seg
- svulstens genfeil (mutasjoner)
- pasientens alder og allmenntilstand
- eventuelle tilleggssykdommer
Dersom svulsten ikke kan opereres, kan det være aktuelt med strålebehandling og/eller cellegift.
Samvalg – du skal være med og bestemme
Samvalg betyr at du og helsepersonell sammen finner ut hvilken behandling som passer best for deg.
For noen er det ett alternativ som gir best resultat. For andre finnes det flere muligheter, og da spiller dine verdier og hvordan du ønsker å leve en viktig rolle.
For å gjøre valget enklere finnes det et samvalgsverktøy på helsenorge.no. Der får du informasjon om hvordan du kan være med å bestemme.
Kirurgi
Kirurgi av kreft i tykktarm og endetarm kan utføres enten ved tradisjonell operasjon eller ved kikkhullsoperasjon (laparoskopi). Hvilken metode som velges, bestemmes utfra svulstens størrelse og beliggenhet.
- Ved operasjon av kreft i tykktarm, fjernes svulsten og et stykke av tarmen på hver side, samt omkringliggende lymfeknuter. Det er stort sett mulig å skjøte sammen tarmen igjen for å unngå utlagt tarm (stomi).
- Ved operasjon av kreft i endetarmen fjernes hele eller store deler av endetarmen. I tillegg fjernes omkringliggende lymfeknuter og fettvev.
For å gi tarmen ro til å leges etter operasjonen får man ofte midlertidig stomi. Dette er en kunstig tarmåpning som legges på magen og avføringen tømmer seg i en pose. Siden det ikke er noen lukkemuskel i stomien, kan ikke pasienten selv kontrollere når tømmingen av avføringen skal foregå. Likevel kan avføringen reguleres godt ved å tilpasse kostholdet. Når området har grodd tilstrekkelig, kan stomien som regel reverseres.
Dersom svulsten ligger i det nederste området av endetarmen må lukkemuskelen fjernes. Da får man utlagt tarm permanent.
Cellegift
Cellegift benyttes på ulike måter. Den kan gis før operasjonen for å krympe svulsten (neoadjuvant behandling) eller etter operasjonen for å redusere risiko for tilbakefall (adjuvant behandling).
Cellegift brukes også dersom tarmkreften har spredt seg til andre deler av kroppen (fjernmetastaser).
Strålebehandling
Strålebehandling kan brukes i tillegg til operasjon for endetarmskreft, for å redusere svulstens størrelse før operasjon og redusere risikoen for tilbakefall. I tilfeller der svulsten ikke kan fjernes med kirurgi kan strålebehandling gis for å begrense vekst av svulsten.
Strålebehandling gis ofte i kombinasjon med cellegift. Cellegiften forsterker effekten av strålebehandling.
Strålebehandling kan også brukes hvis kreften har spredt seg til andre deler av kroppen, for eksempel skjelettet.
Målrettet behandling
Målrettede legemidler (antistoffer) dreper eller skader kreftcellene ved at de rettes direkte mot den genetiske forandringen. I tarmkreftbehandling brukes ulike antistoffer.
Ved å teste svulsten for hvilke forandringer (mutasjoner) som finnes får pasienten riktig behandling for deres genfeil.
Det er viktig å huske at både målrettet behandling og immunterapi ikke hjelper alle, men kun de pasientene som har feilene disse medikamentene har effekt på.
Immunterapi (MSI)
Studier viser at en liten gruppe pasienter kan ha god effekt av immunterapi. Felles for disse pasientene, er at de har et spesielt uttrykk i kreftcellene sine, som kalles MSI (mikrosatelitt instabilitet).
MSI forekommer hos 15 prosent av alle som har tarmkreft. Hos de resterende 85 prosent kan det være andre genfeil eller mekanismer som er årsak til at en har fått kreft.
3-5 % av pasientene med spredning har svulst med MSI.
På bakgrunn av gode resultater brukes immunsjekkpunkthemmere ved visse diagnoser. Det er legemidler som fjerner «bremseklossene» i immunforsvaret. Med denne behandlingen utnyttes pasientens eget immunsystem til å angripe kreftcellene direkte. Målet med behandlingen er å gjøre immunsystemet i stand til å oppdage og fjerne kreftcellene/kreftsvulsten.
Viktig å vite om sepsis (blodforgiftning)
Kreftpasienter kan være utsatt for å utvikle sepsis, særlig ved cellegiftbehandling som svekker immunforsvaret. Sepsis er en alvorlig infeksjon som kan gjøre pasienter svært syke. Det er derfor viktig å kjenne symptomene og vite hva man skal gjøre ved mistanke om sepsis.
Kliniske studier
Kliniske studier, eller utprøvende behandling, er studier som utføres på mennesker for å undersøke virkningen av nye medisiner og behandlingsmetoder.
Nasjonale handlingsprogram
Nasjonale handlingsprogram er faglige anbefalinger for hvordan kreft bør behandles og følges opp i Norge. De kan hjelpe deg å forstå hva som er anbefalt behandling, hvilke valg som finnes, og hva du kan forvente videre. Du kan bruke dem som grunnlag for å stille spørsmål og være med i beslutninger om egen behandling.
Det finnes nasjonale handlingsprogram for de fleste kreftformer.
Etter behandling av tarmkreft
- Når du er ferdigbehandlet vil du få tilbud om regelmessige kontroller. Kontrollene foregår delvis ved ditt lokalsykehus og delvis der du har fått behandling.
- Kontrollene etter avsluttet behandling tilpasses den enkelte pasient. Spør legen om hvor ofte du skal til kontroll, hva kontrollene innebærer og hvor de skal gjennomføres.
Rehabilitering skal gi deg mulighet til å komme tilbake til hverdagen så raskt som mulig – og hjelp til å håndtere endringer som følger av sykdommen og behandlingen. Det vil variere hva slags rehabilitering den enkelte trenger og hvor i sykdomsforløpet man er. Mange sykehus tilbyr trening rettet mot kreftpasienter. Spør lege eller sykepleier om råd.
Ta kontakt med ReHabiliteringstelefonen for gratis veiledning om tilbud innen rehabilitering i helseregionen du bor i.
Arbeidsplassen eller studiestedet ditt skal legge til rette for at du kan jobbe eller studere under kreftbehandling, eller for at du kan komme tilbake etterpå. Les mer om arbeid, utdanning og kreft.
Mange opplever at livet endrer seg, både fysisk og psykisk, i forbindelse med kreftsykdom og behandling. De fleste vil ikke få alvorlige senskader etter behandlingen, men det er vanlig å oppleve noen plager.
Stråle- og cellegiftbehandling kan gi en del plager. I de fleste tilfellene er de forbigående. Plagene opptrer som regel i løpet av de første seks ukene etter behandlingen og forsvinner i løpet av 2-6 måneder. Hos andre kan plagene utvikle seg gradvis gjennom måneder og år.
- Strålebehandling mot tarm og urinveier kan på sikt føre til flere ulike plager som for eksempel diaré, forstoppelse, blødninger, sterk trang til avføring, tarmslyng, betennelsestilstander og smerter.
- Behandlingsmulighetene er medisiner, operasjon og/eller ernæringstilskudd. Hyperbar oksygenbehandling (helse-bergen.no) også kalt trykktankbehandling, har også vist gode resultater ved stråleskadet tarm.
- Etter strålebehandling skal den delen av huden som er bestrålt ikke utsettes for sol det første året. Deretter bør huden i dette området ikke bli solbrent. Beskyttelse med klær og bruk av solkrem med minimum faktor 30 anbefales.
- Stråling på bekkenfeltet kan påvirke menns evne til å få barn. Yngre kvinner kommer i tillegg i for tidlig overgangsalder. Strålebehandling i forbindelse med tarmkreft kan også indirekte føre til benskjørhet dersom eggstokkene er innenfor strålefeltet. Man prøver imidlertid å skjerme eggstokker og testikler så langt det lar seg gjøre.
- Cellegiftbehandling ved tarmkreft kan gi varige bivirkninger. Bivirkningene varierer avhengig av total dose på cellegiften, hvilken type cellegift som er gitt og eventuelt tilleggsbehandling.
- Polynevropati er en tilstand preget av prikkinger, nummenhet og kuldefølelse i fingertupper og føtter, samt putefølelse under føttene. Polynevropati som oppstår etter kreftbehandling vil oftest forsvinne, men tilstanden kan vare opptil et par år. For noen blir den kronisk.
Når bør jeg kontakte lege etter behandling?
Vær oppmerksom på symptomer som blod i avføringen, endrede avføringsvaner, smerter og vekttap i tiden etter behandling. Dette trenger ikke å være tegn på at sykdommen er tilbake, men det bør undersøkes av lege.
Hjelp, støtte og møteplasser
Du trenger ikke å stå alene i en krevende periode. Her finner du en oversikt over hvor du kan få støtte, råd og praktisk hjelp, enten du er pasient eller pårørende.
Kreftforeningens rådgivningstjeneste er for alle som er berørt av kreft. Du møter erfarne kreftsykepleiere og sosionomer som kan svare på spørsmål og gi støtte i hverdagen med kreft.
Kreftkoordinator i kommunen kan hjelpe deg og dine nærmeste med å få oversikt og tilrettelegge hverdagen. Her finner du en oversikt over hvilke kommuner som har kreftkoordinator.
Har du fått økonomiske eller juridiske utfordringer på grunn av kreft og behandling?
- Søk om økonomisk støtte fra Kreftforeningen.
- Få gratis juridisk veiledning og rettshjelp av Kreftforeningens advokater, advokatfullmektige og frivillige jurister.
Arbeidsplassen eller studiestedet ditt kan bidra til deltakelse, fellesskap, mestring og rehabilitering når du har fått en kreftdiagnose. Les mer om arbeid, utdanning og kreft.
Kreftforeningen har en rekke tilbud som kan være til hjelp, blant annet møteplasser, arrangementer og kurs.
Forekomst og overlevelse ved tarmkreft
Forekomst
I 2025 fikk 4876 personer tarmkreft i Norge. Blant disse var det 2491 menn og 2385 kvinner. Tilfellene fordeler seg slik mellom kreft i tykktarm og endetarm:
| Kjønn | Tykktarm | Endetarm |
|---|---|---|
| Menn | 1603 | 888 |
| Kvinner | 1738 | 647 |
| Totalt | 3341 | 1535 |
Tarmkreft har hatt en rask økning de siste 50 årene. Økningen er større i Norge enn det som er observert i de andre nordiske landene. Årsaken til dette er ikke kjent.
Statistikk om overlevelse
For noen kan statistikk virke betryggende. For andre kan tallene oppleves som overveldende. Det er viktig å huske at statistikk om overlevelse er basert på gjennomsnittstall beregnet ut fra store pasientgrupper.
Selv om statistikk på gruppenivå kan gi viktig innsikt, sier den ikke nødvendigvis noe om hvordan det vil gå for den enkelte. Det er flere individuelle faktorer som spiller inn på overlevelse, blant annet sykdomsutbredelse, effekt av behandling, allmenntilstand og alder. Individuelle forskjeller kan være store.
Trykk på plusstegnet under hvis du vil se statistikk om overlevelse av tarmkreft.
Fem år etter at pasienten har fått diagnosen tykktarmskreft er det nå 69,9 prosent av mennene og 71,6 prosent av kvinnene som fortsatt lever.
- Hvis sykdommen oppdages tidlig, (Stadium I), er det 94,3 prosent av mennene og 96,6 prosent av kvinnene som lever etter fem år.
- Hvis sykdommen har spredd seg til andre organ (Stadium IV), er det 20,3 prosent av mennene og 21,5 prosent av kvinnene som lever etter fem år.
Fem år etter at pasienten har fått diagnosen endetarmskreft er det nå 70,9 prosent av mennene og 72,9 prosent av kvinnene som fortsatt lever.
- Hvis sykdommen oppdages tidlig, (Stadium I), er det 95,5 prosent av mennene og 97,4 prosent av kvinnene som lever etter fem år.
- Hvis sykdommen har spredd seg til andre organ (Stadium IV), er det 21,5 prosent av mennene og 22,5 prosent av kvinnene som lever etter fem år.
Krefttallene er hentet fra Kreftregisteret, som samler inn data og utarbeider statistikk om kreftforekomsten i Norge. Kreftregisterets tall for 2025 kan du lese om på fhi.no.
Vanlige spørsmål om tarmkreft
Tarmkreft er en ondartet svulst i tykktarmen eller endetarmen (kolorektal kreft). Det er en av de vanligste kreftformene i Norge.
Vanlige symptomer kan være:
- Endret avføringsmønster
- En følelse av at tarmen ikke tømmes ordentlig ved avføring
- En følelse av å være oppblåst
- Magesmerter
- Blod i avføringen
- Vekttap
- Blodmangel
Nei, vanligvis ikke. Ryggsmerter kan oppstå hvis svulsten har blitt så stor at den trykker på nerver. Ryggsmerter skyldes som regel andre årsaker.
De første tegnene på tarmkreft er ofte uspesifikke og varierer fra person til person, men inkluderer symptomene skrevet ovenfor.
Hvis fastlegen mistenker tarmkreft, blir du henvist til sykehuset for videre undersøkelser. Den vanligste undersøkelsen er koloskopi, der legen ser inni tarmen med et bøyelig kamera. Den nederste delen av tarmen kan også undersøkes med rektoskopi, som er en undersøkelse av endetarmen.
Noen ganger er det vanskelig å føre koloskopet gjennom tarmen, for eksempel hvis det er en forsnevring. Da kan det være aktuelt med CT-kolografi, en røntgenundersøkelse som gir bilder av tarmen.
Under koloskopien ser legen etter forandringer i slimhinnen. Hvis legen finner noe mistenkelig, tas det vevsprøver (biopsier). Disse blir undersøkt i mikroskop for å finne ut om det er kreft.
Har du symptomer, bør du kontakte fastlegen. Fastlegen vil vurdere hvilke eventuelle undersøkelser som kan være aktuelle.
Det tar vanligvis lang tid før tarmkreft utvikler seg. Vanligvis dannes det en polypp som følge av celleforandringer i slimhinnen. Hos ca. 5-10 prosent vil polyppen utvikle seg videre til en ondartet svulst.
Overvekt og inaktivitet kan assosieres med økt forekomst av tarmkreft. Kosthold (rødt kjøtt og ultraprosessert mat), alkohol, røyk og snus kan også gi økt risiko. Autoimmune tarmsykdommer som ulcerøs kolitt og chrons sykdom. Tidligere strålebehandling mot bekken.
Legene bruker ofte et system som heter TNM for å beskrive hvor utbredt sykdommen er. Det viser hvor stor svulsten er, om kreften har spredt seg til nærliggende lymfeknuter, og om den har spredt seg til andre organer. Denne informasjonen er avgjørende for valg av behandling.
På bakgrunn av dette deles tarmkreft inn i ulike stadier:
- Stadium 0–II: Kreften har ikke spredt seg til lymfeknuter eller andre organer
- Stadium III: Kreften har spredt seg til nærliggende lymfeknuter, men ikke til andre organer
- Stadium IV: Kreften har spredt seg til andre organer