Livmorhalskreft (Cancer cervix) på et tidlig stadium gir ofte ingen symptomer, og kan oppdages når det tas livmorhalsprøve. Hos mange oppdages sykdommen tidlig, og i slike tilfeller er muligheten for helbredelse god.
Kort fortalt
- Livmorhalskreft skyldes i nesten alle tilfeller en HPV-infeksjon.
- HPV-vaksine forebygger HPV-infeksjon og livmorhalskreft.
- I tidlige stadier gir sykdommen få eller ingen symptomer.
- Screening gjennom Livmorhalsprogrammet er viktig for tidlig oppdagelse.
- Behandlingen av livmorhalskreft avhenger av stadium, og består hovedsakelig av kirurgi, strålebehandling og/eller cellegift.
- Ved tidlig oppdagelse er det gode muligheter for å bli kreftfri.
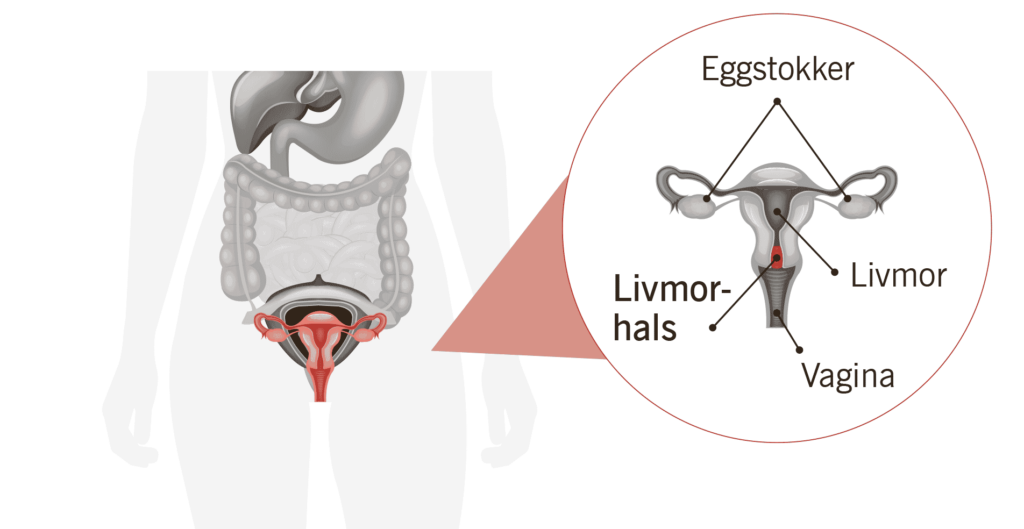
Hva er livmorhalskreft?
Livmorhalskreft er en kreftform som utvikler seg i livmorhalsens celler. De to vanligste formene for livmorhalskreft er plateepitelkarsinom (ca. 85 prosent av tilfellene) og adenokarsinom (ca. 20 prosent av tilfellene).
Livmorhalskreft skyldes i over 99 prosent av tilfellene en vedvarende infeksjon med HPV, som er et seksuelt overførbart virus. HPV-infeksjon i seg selv gir sjelden symptomer, men kan over tid føre til celleforandringer som utvikler seg til kreft hvis de ikke oppdages og behandles.
HPV er veldig smittsomt, og rundt 80 prosent blir smittet i løpet av livet, ofte uten å merke det. Kondom og slikkelapp gir delvis beskyttelse, men ikke fullstendig, fordi hud som ikke er dekket kan ha HPV. Hud eller slimhinner som har sår, er mer mottakelige for smitte.
Det viktigste en kan gjøre for å minske risikoen for HPV og livmorhalskreft er å ta HPV-vaksinen i barnevaksinasjonsprogrammet (FHI). Også voksne kan ta HPV-vaksine. Vaksine mot HPV har vist seg trygg og effektiv. Vaksinen som gis i barnevaksinasjonsprogrammet beskytter mot HPV 16 og 18 som forårsaker cirka 70 prosent av tilfellene av livmorhalskreft.
Livmorhalskreft gir ofte ingen tidlige symptomer, og oppdages derfor gjerne gjennom screening før kliniske plager oppstår. Ved tidlig oppdagelse er det gode muligheter for å bli kreftfri. Det er derfor viktig at kvinner mellom 25 og 69 år tar livmorhalsprøve regelmessig gjennom Livmorhalsprogrammet (fhi.no).
Faktorer som kan gi en liten økt risiko for livmorhalskreft, hvis du i tillegg har en langvarig HPV-infeksjon:
- Kvinner som er smittet med både HPV og Chlamydia har økt risiko.
- Redusert immunforsvar, som for eksempel ved hiv (humant immunsviktvirus) eller andre kroniske sykdommer, kan få en HPV-infeksjon til å blomstre opp og øke risikoen for livmorhalskreft.
- Tidligere strålebehandling, for eksempel i forbindelse med kreft i underlivet, nyrer eller urinveiene gir økt risiko.
- Studier tyder på at røyking er med på å gjøre det vanskeligere å kvitte seg med HPV viruset.
Hva er symptomer på livmorhalskreft?
Symptomene på livmorhalskreft kan variere, og avhenger av hvor langt sykdommen har kommet:
- blødning fra skjeden etter samleie eller fysisk aktivitet
- blodig og illeluktende utflod
- uregelmessige blødninger/menstruasjon
- blødning etter at du har passert overgangsalderen og menstruasjonen har stoppet
- smerter i underlivet, i magen og/eller i korsryggen
Symptomene kan være tegn på andre tilstander og ikke nødvendigvis kreft. Likevel er det viktig å ta de på alvor. Har du mistanke om at noe er galt, anbefaler vi at du kontakter legen din for en vurdering.

Snakk med oss om kreft
Mandag–fredag: 09.00–15.00
radgivning@kreftforeningen.no21 49 49 21 Chat med ossOm rådgivningstjenestenHar du uregelmessige blødninger, utflod eller kramper? Se Gynkreftforeningens film med oppfordring om å gå til lege:
Hvordan utredes livmorhalskreft?
Utredning av livmorhalskreft varierer
Hvilke undersøkelser du får, avhenger blant annet av prøvesvar, HPV-status og eventuelle symptomer. Vanlige undersøkelser er gynekologisk undersøkelse, kolposkopi, vevsprøve, konisering og bildeundersøkelser.
De færreste med positiv HPV-test eller celleforandringer utvikler livmorhalskreft. Les mer om hva som skjer hvis livmorhalsprøven er HPV-positiv eller viser celleforandringer.
Undersøkelser
Ved mistanke om livmorhalskreft er disse undersøkelsene vanlige:
Livmorhalsprøve (HPV-test og eventuelt celleprøve) er viktig for å oppdage livmorhalskreft eller celleforandringer tidlig. Livmorhalsprøven tas med en liten børste, som samler opp celler fra overflaten i livmorhalsen. Alle livmorhalsprøver blir undersøkt for HPV. Dersom prøven er HPV-negativ, anbefales ny prøve etter 5 år. Dersom prøven er HPV-positiv, får man persontilpasset oppfølging basert på alder og hvilken HPV type som er påvist.
Kolposkopi tas dersom man er HPV16 positiv eller for å vurdere celleforandringer som er oppdaget. Det er en undersøkelse der gynekologen studerer livmorhalsens slimhinne ved hjelp av et spesial mikroskop. Det er mulig å ta en vevsprøve (biopsi) i forbindelse med en kolposkopi.
Konisering gjøres hos de som får påvist moderate eller alvorlige celleforandringer. Dette er for å sikre en diagnose, og for mange er det også behandling. Konisering vil si å operere bort en liten bit av livmorhalsen, og gjøres når vevsprøven (biopsien) har vist forstadier til kreft (høygradige celleforandringer) eller kreft på livmorhalsen.
CT av lunger, mage og bekken gjøres ved påvist kreft, og er viktig for å finne ut om, og hvor sykdommen har spredd seg.
MR av bekkenet gjøres ved påvist kreft. Den vil gi et bilde av svulsten, hvor langt opp i livmorhalskanalen den vokser og hvor dypt inn i livmorhalsveggen svulsten har vokst. Undersøkelsen kan også gi svar på om det er spredning.
PET CT gjøres i noen tilfeller for å vurdere spredning av sykdommen eller hvis det planlegges strålebehandling.
Møte med legen
- Skriv ned på forhånd det du lurer på.
- Ta med deg noen – det kan være lett å glemme det som blir sagt.
- Oppsummer det dere har snakket om før du går fra legen. Da kan eventuelle misforståelser korrigeres.
Pakkeforløp for kreft
Pakkeforløp for kreft beskriver hva som skal skje fra legen mistenker kreft, til eventuell behandling starter. Pakkeforløpet inneholder veiledende frister, slik at du kan følge med på hva som skal skje – og når. Har du praktiske spørsmål underveis, kan du ringe forløpskoordinator som er din kontaktperson gjennom hele pakkeforløpet.
Det finnes pakkeforløp for de fleste kreftformer.
Psykiske reaksjoner
Allerede ved mistanke om kreft kan tiden før du får svar gi uvisshet, bekymring og indre uro. Mange sitter med spørsmål om hva som skjer videre og hvordan hverdagen vil bli. Når kreft blir en del av livet, kan det påvirke både tanker, følelser og praktiske ting i hverdagen.
- Vi har samlet råd og enkle teknikker som kan hjelpe i en krevende periode.
- Å være pårørende kan også være utfordrende, og det finnes mange måter å reagere på. Derfor har vi samlet egne råd spesielt for pårørende.
Før behandlingen starter
Prehabilitering
Før kreftbehandlingen starter kan du styrke kroppen fysisk og mentalt slik at du tåler behandlingen bedre. Dette kalles prehabilitering og handler om
- å være fysisk aktiv
- spise sunt
- søke mestring
- slutte å røyke
Forskning viser at prehabilitering gir økt livskvalitet, færre komplikasjoner, og at du kommer deg raskere etter behandling.
Fertilitetsbevarende behandling
Kreftbehandling kan påvirke evnen til å få barn (fruktbarheten). Noen kan derfor få tilbud om fertilitetsbevarende behandling for å ta vare på muligheten til å få barn senere.
Hvis du ønsker å få barn, er det viktig at du tar dette opp med legen før kreftbehandlingen starter. Når behandlingen er i gang eller ferdig, kan det være for sent å gjøre fertilitetsbevarende tiltak.
Les også om fertilitetsbevarende kirurgi ved livmorhalskreft.
Behandling av livmorhalskreft
Hva avgjør hvilken behandling du får?
Behandlingen av livmorhalskreft bestemmes av hvilket stadium sykdommen befinner seg på og hvor stor svulsten er. Hvis sykdommen oppdages i et tidlig stadium og er liten, er det som regel mulig å operere bort kreftsvulsten. Dersom svulsten ikke kan opereres, skal man behandles med strålebehandling, eventuelt i kombinasjon med cellegift og i noen tilfeller immunterapi.
Kirurgi
Ulike typer kirurgi kan være aktuelt i behandling av høygradige celleforandringer eller livmorhalskreft i tidlig stadium.
Konisering
Konisering vil si å operere bort en liten bit av livmorhalsen, og gjøres når vevsprøven (biopsien) har vist høygradige celleforandringer (forstadier til kreft) eller kreft på livmorhalsen. En kjegleformet bit ytterst på livmortappen fjernes med en liten elektrisk varmeslynge eller laser. En sjelden gang settes det noen sting etterpå for å hindre blødning, men disse sys med tråd som blir borte av seg selv. Vevsbiten som fjernes, blir sendt til undersøkelse, og gynekologen mottar svar etter cirka to til tre uker.
Noen må koniseres flere ganger for å fjerne alle celleforandringer eller kreftforandringer. Får man påvist en liten kreftsvulst kan endelig behandling også være konisering.
Operasjonen foregår oftest i lokalbedøvelse og tar vanligvis fem til femten minutter. Bare ved planlagt narkose behøver du å faste før behandlingen.
Hysterektomi (fjerning av livmor)
Kirurgisk fjerning av livmor og livmorhals kalles hysterektomi og er standard behandling av livmorhalskreft i tidlig stadium. Hos noen kvinner gjøres en utvidet hysterektomi (Wertheim), hvor man i tillegg fjerner litt omkringliggende vev for å sikre seg at hele svulsten fjernes med livmoren. Nærliggende lymfeknuter eller kun vaktpostlymfeknuten (lymfeknuten med størst sannsynlighet for spredning) fjernes som oftest også, for å se etter spredning. Eggstokkene fjernes avhengig av tid til forventet overgangsalder.
Du kan ikke føde barn etter å ha gjort en hysterektomi. Men du kan i noen tilfeller fryse ned egg før kreftbehandlingen starter, hvis du har en partner som kan bære frem barnet. Les mer om fertilitetsbevarende behandling.
Så godt som alle pasienter opereres med åpen operasjon (laparotomi). Kikkhullsoperasjon (laparoskopi eller robot-kirurgi), utføres kun dersom det ikke er synlig tumor på MR eller ved klinisk undersøkelse.
Under operasjonen blir det lagt inn et tynt kateter i urinblæren. Hvis man har gjort en utvidet hysterektomi kan være vanskelig å tisse i første tiden etter inngrepet fordi blæremuskulaturen og nervene er svekket etter operasjonen. Som oftest vil dette raskt normalisere seg.
Det kan bli aktuelt med strålebehandling i etterkant av et kirurgisk inngrep, avhengig av operasjonsresultatet. Det er vanlig å få svar på dette et par uker etter operasjonen.
Fertilitetsbevarende kirurgi (trachelectomi)
Fertilitetsbevarende kirurgi er en operasjon som gjør at man etter behandlingen fortsatt kan få barn. Dette er en operasjon som kan tilbys unge pasienter hvor svulsten er mindre enn 2 cm og begrenset til livmorhalsen. Operasjonen tilbys kun på Radiumhospitalet, Oslo universitetssykehus (OUS). Ofte fjernes lymfeknutene i bekkenet med en kikkhullsoperasjon (laparoskopi eller robot-kirurgi). Deretter fjernes det meste av livmorhalsen via skjeden. Hos noen settes det også på et slags bånd (cerclage) omkring gjenværende del av livmorhalsen.
Noen vil kunne føde på vanlig måte etter et slikt inngrep, men har man fått lagt cerclage må man gjøre keisersnitt. Hensikten med denne operasjonen er å bevare evnen til å føde barn, men metoden kan medføre en økning av risikoen for fødsel før termin.
Cellegift, strålebehandling og immunterapi
I tilfeller der svulsten er stor, vokser dypt inn i vevet rundt livmorhalsen, eller ved spredning til lymfeknuter skal man ha strålebehandling.
Strålebehandling gis først utvendig og dekker livmorhalsen og livmoren, samt omkringliggende vev og lymfeknuter. Hvor mye som bestråles avhenger av kreftens stadium. Mot slutten av behandlingen gis også innvendig strålebehandling der man legger en radioaktiv strålekilde inn i livmor og på livmorhals. Dette foregår i narkose. Strålebehandlingen varer i 6-7 uker med 5 behandlinger per uke på sykehus. Strålebehandling gis i kontrollerte doser slik at man ødelegger kreftcellene, men samtidig skader friske celler i omkringliggende vev minst mulig. De fleste får likevel akutte og langvarige bivirkninger fra blære, tarm og hud/slimhinner.
Eggstokkene tåler lite stråling, og strålebehandlingen medfører derfor tidlig overgangsalder og infertilitet. Du kan ikke bære frem et barn etter strålebehandling for livmorhalskreft. Men du kan i noen tilfeller fryse ned egg før kreftbehandlingen starter, hvis du har en partner som kan bære frem barnet. Les mer om fertilitetsbevarende behandling.
Cellegiftbehandling gis ukentlig under den utvendige delen av strålebehandling, og bidrar til å øke effekten av strålebehandlingen. Man mister ikke håret av denne typen cellegift, men det kan bli tynnere.
Spredning eller tilbakefall
Hvis man har spredning (metastatisk sykdom) til fjerntliggende lymfeknuter eller andre organer og ved tilbakefall som ikke egner seg for kurativ behandling kan man få tilbud om strålebehandling eller medikamentell behandling, eventuelt i kombinasjon. Noen ganger kan operasjon også være aktuelt. Målsettingen er å lindre symptomer og å øke livskvaliteten. Strålebehandlingen tilpasses individuelt etter sykdomsbildet. Medikamentell behandling inkluderer cellegift, antistoff og immunterapi, enten alene eller i kombinasjon.
Ved tilbakefall av livmorhalskreft etter gjennomgått strålebehandling hvor målet var helbredelse, kan det være aktuelt med kirurgisk inngrep. Dette gjelder dersom svulsten sitter midt i bekkenet. Her kan en omfattende operasjon være nødvendig hvor andre organer i bekkenet må fjernes (for eksempel blære eller endetarm) og man får stomi.
Viktig å vite om sepsis (blodforgiftning)
Kreftpasienter kan være utsatt for å utvikle sepsis, særlig ved cellegiftbehandling som svekker immunforsvaret. Sepsis er en alvorlig infeksjon som kan gjøre pasienter svært syke. Det er derfor viktig å kjenne symptomene og vite hva man skal gjøre ved mistanke om sepsis.
Kliniske studier
Kliniske studier, eller utprøvende behandling, er studier som utføres på mennesker for å undersøke virkningen av nye medisiner og behandlingsmetoder.
Nasjonale handlingsprogram
Nasjonale handlingsprogram er faglige anbefalinger for hvordan kreft bør behandles og følges opp i Norge. De kan hjelpe deg å forstå hva som er anbefalt behandling, hvilke valg som finnes, og hva du kan forvente videre. Du kan bruke dem som grunnlag for å stille spørsmål og være med i beslutninger om egen behandling.
Det finnes nasjonale handlingsprogram for de fleste kreftformer.
Etter behandling
Oppfølging etter avsluttet behandling blir tilpasset den enkelte. Legen med ansvar for din behandling på sykehuset, skisserer et opplegg for oppfølging og kontroller i etterkant. Det er viktig å avklare hvor ofte du skal til kontroll, hva kontrollen innebærer og hvor kontrollen skal gjøres.
Man kan kontrolleres hos sin egen gynekolog (avtalespesialist) eller på sykehus.
Rehabilitering skal gi deg mulighet til å komme tilbake til hverdagen så raskt som mulig – og hjelp til å håndtere endringer som følger av sykdommen og behandlingen. Det vil variere hva slags rehabilitering den enkelte trenger og hvor i sykdomsforløpet man er. Mange sykehus tilbyr trening rettet mot kreftpasienter. Spør legen eller sykepleieren om råd.
Ta kontakt med ReHabiliteringstelefonen for gratis veiledning om tilbud innen habilitering og rehabilitering i helseregionen du bor i.
Mange opplever at livet endrer seg, både fysisk og psykisk, i forbindelse med kreftsykdom og behandling. De fleste vil ikke få alvorlige senskader etter behandlingen, men det er vanlig å oppleve noen plager.
- Tidlig overgangsalder. Etter strålebehandling mot bekkenområdet vil yngre kvinner komme i en kunstig fremstilt overgangsalder. Stråling mot eggstokkene stanser produksjonen av hormoner. Denne situasjonen kan oppleves som psykisk belastende, selv om hormonbehandling kan hjelpe på de fysiske plagene og anbefales i varierende grad avhengig av alder. Det er viktig med hormoner for yngre kvinner, selv hos de som ikke har hetetokter eller andre plager. Dette er for å forebygge for eksempel benskjørhet og hjerte-kar sykdom senere i livet.
- Endringer i skjeden. Tørrhet, lite elastisitet i skjeden og sammenvoks
ninger er faktorer som ofte fører til problemer knyttet til seksualfunksjonen.- Du kan oppleve manglende lyst og interesse på grunn av de plagene behandlingen kan gi. Ved strålebehandling blir skjeden mindre følsom og trangere, og samleie kan gi smerter og småblødninger. Ved operasjon vil skjeden være kortere, og det kan også gi smerter ved samleie.
- Det er derfor viktig å snakke om samliv og seksualitet, gjerne før du blir utskrevet fra sykehuset. En eventuell partner bør også være inkludert i informasjon om temaet. Du vil få utlevert dilatator (en glasstav) ved utskrivelse. Denne brukes for å hindre sammenvoksinger i skjeden. Mer informasjon om bruken av denne får du på sykehuset. Dersom du skulle ha problemer som virker vanskelig å løse, kan det være godt å snakke med en sexolog. Flere sykepleiere har også dette som sitt spesialområde.
- Problemer med mage/tarm og urinveier. Noen opplever problemer med mage/tarm i form av diaré, knipsmerter og matintoleranse. Noen får også urinveisplager. Disse plagene kan vare i lang tid. I slike situasjoner er det viktig å snakke med en lege og klinisk ernæringsfysiolog for å få råd om hva du bør gjøre.
- Lymfødem. Hos kvinner som har fjernet lymfeknuter i bekkenet i forbindelse med operasjon, kan noen oppleve å få hevelse i ett eller begge ben. Hevelsen kalles lymfødem. Du kan selv kontakte fysioterapeut med spesialkompetanse i lymfødembehandling. Finn en fysioterapeut med kompetanse innenfor lymfødem (nllf.no).
- Fatigue. Fatigue kan opptre i alle faser av kreftsykdommen. Mange opplever at den avtar etter behandling, hos andre er den vedvarende etter at behandling er avsluttet og det ikke lenger er tegn til aktiv sykdom. Noen opplever at tretthetssymptomer melder seg først en tid etter at kreftbehandling er over og de har følt seg friske en stund. Omfanget av fatigue varierer fra person til person, fra litt redusert energi til at man ikke klarer å gjennomføre dagligdagse gjøremål.
Hjelp, støtte og møteplasser
Du trenger ikke å stå alene i en krevende periode. Her finner du en oversikt over hvor du kan få støtte, råd og praktisk hjelp, enten du er pasient eller pårørende.
Kreftforeningens rådgivningstjeneste er for alle som er berørt av kreft. Du møter erfarne kreftsykepleiere og sosionomer som kan svare på spørsmål og gi støtte i hverdagen med kreft.
Kreftkoordinator i kommunen kan hjelpe deg og dine nærmeste med å få oversikt og tilrettelegge hverdagen. Her finner du en oversikt over hvilke kommuner som har kreftkoordinator.
Har du fått økonomiske eller juridiske utfordringer på grunn av kreft og behandling?
- Søk om økonomisk støtte fra Kreftforeningen.
- Få gratis juridisk veiledning og rettshjelp av Kreftforeningens advokater, advokatfullmektige og frivillige jurister.
Arbeidsplassen eller studiestedet ditt kan bidra til deltakelse, fellesskap, mestring og rehabilitering når du har fått en kreftdiagnose. Les mer om arbeid, utdanning og kreft.
Kreftforeningen har en rekke tilbud som kan være til hjelp, blant annet møteplasser, arrangementer og kurs.
Pasientforeningene er gode kilder til kunnskap, erfaringsutveksling og sosialt fellesskap. Der kan du også snakke med en likeperson, altså en som har egen erfaring med det du skal igjennom. Du trenger ikke være medlem av en pasientforening for å snakke med en likeperson.
🎙️ 2. EPISODE AV K-ORDET
Influenser Marna Haugen
Hun har hatt to ulike kreftformer: morkakekreft og livmorhalskreft. Hvordan tar man livet tilbake etter to tøffe runder med sykdom? Hvordan takler hun senskader? Og hva mener hun med at kreften har forandret henne?
Forekomst og overlevelse ved livmorhalskreft
I 2024 fikk 269 kvinner livmorhalskreft.
Dette er en sykdom som oftest rammer unge kvinner. I 2024 fikk 13 kvinner under 30 år og 66 kvinner mellom 30 og 40 år denne diagnosen.
Utvikling av livmorhalskreft i Norge
Siden 2020 har antall nye tilfeller av livmorhalskreft årlig vært synkende. Screeningdeltakelse, som er en faktor som påvirker forekomsten av livmorhalskreft og overgangen fra cytologi til HPV-basert screening kan muligens ha bidratt til dette. I tillegg er HPV-vaksineringen en sannsynlig stor faktor for nedgangen i nye tilfeller av livmorhalskreft.
Over 7000 kvinner i Norge behandles hvert år for høygradige celleforandringer (forstadier til kreft). Lette celleforandringer går ofte tilbake av seg selv, men må følges opp med ny livmorhalsprøve, til prøven er normal.
Det er viktig at kvinner går og tar livmorhalsprøve når de får en påminnelse fra Livmorhalsprogrammet (fhi.no). Da oppdages celleforandringer før det utvikler seg til kreft.
Statistikk om overlevelse
For noen kan statistikk virke betryggende. For andre kan tallene oppleves som overveldende. Det er viktig å huske at statistikk om overlevelse er basert på gjennomsnittstall beregnet ut fra store pasientgrupper.
Selv om statistikk på gruppenivå kan gi viktig innsikt, sier den ikke nødvendigvis noe om hvordan det vil gå for den enkelte. Det er flere individuelle faktorer som spiller inn på overlevelse, blant annet sykdomsutbredelse, effekt av behandling, allmenntilstand og alder. Individuelle forskjeller kan være store.
Trykk på plusstegnet under hvis du vil se statistikk om overlevelse av livmorhalskreft.
Fem år etter at pasienten har fått diagnosen, er det nå 82,7 prosent som fortsatt lever. Dersom sykdommen oppdages tidlig, i stadium 1 (hvor sykdommen ikke har spredd seg), lever 96,1 prosent etter fem år. Når sykdommen oppdages i stadium IV (sykdommen har spredd seg til andre organer) er det 26,2 prosent som lever etter fem år.
Krefttallene er hentet fra Kreftregisteret, som samler inn data og utarbeider statistikk om kreftforekomsten i Norge. Kreftregisterets tall for 2024 kan du lese om på fhi.no.

Snakk med oss
Har du spørsmål om kreft, eller trenger noen å snakke med? Hos oss møter du erfarne fagfolk. Rådgivningstjenesten er gratis, og du kan være anonym. Vi snakker norsk og engelsk.