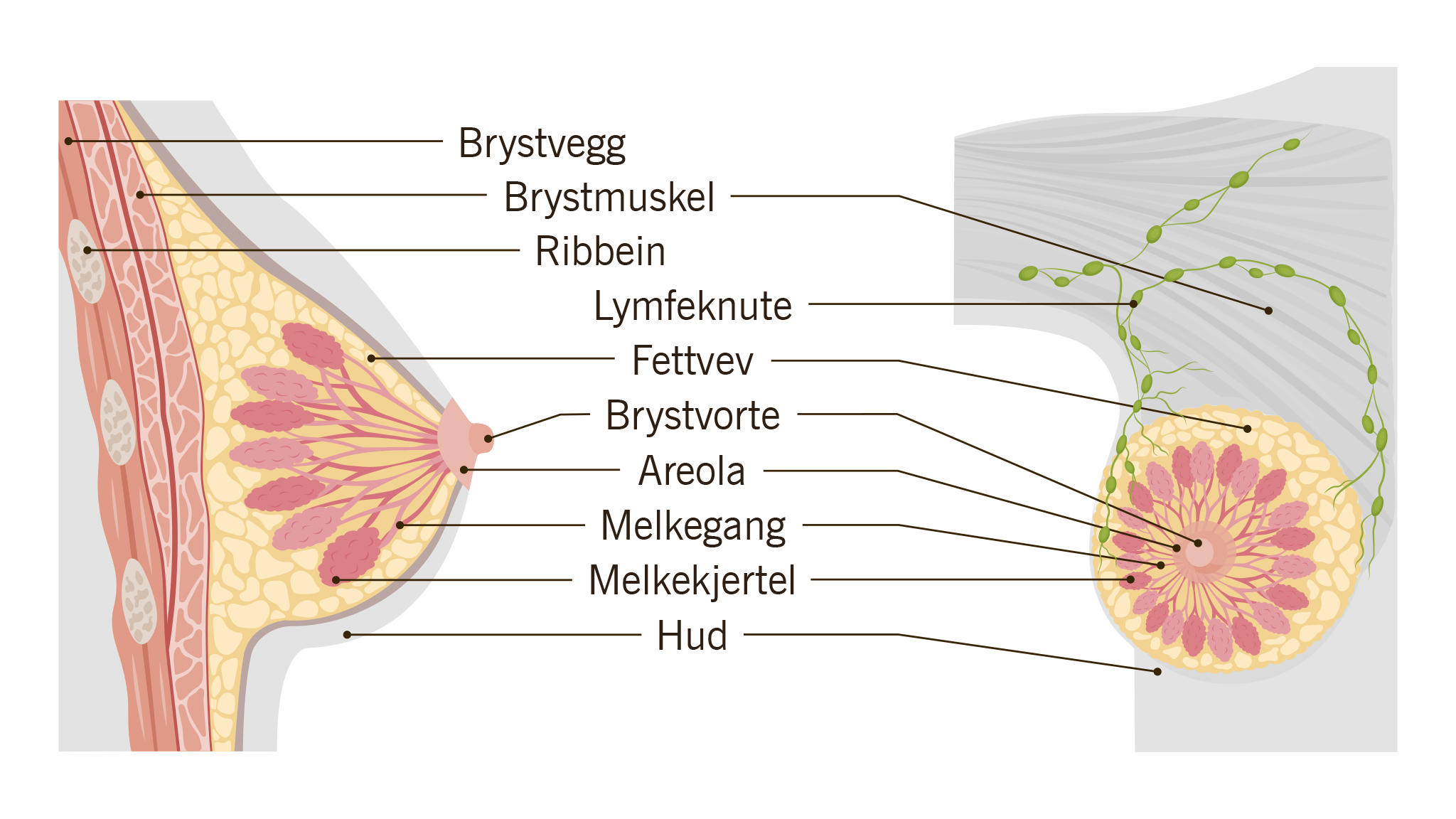
Brystkreft er den vanligste kreftformen blant norske kvinner. Menn kan også få brystkreft, men det er langt sjeldnere. Ved å undersøke brystene dine og å delta i mammografiprogrammet, kan brystkreft eller forstadier til brystkreft oppdages tidligere og eventuelt før man får symptomer.
Symptomer
Synlige forandringer i brystet, som:
- Kul eller hevelse i brystet og/eller i armhulen
- Inndragning eller søkk i huden
- Brystvorte som trekker seg innover eller peker i en annen retning enn det som er vanlig
- Væsking (sekresjon) fra brystvorten
- Rødhet eller utslettlignende forandringer på brystet inkludert fortykket hud eller «appelsinhud»
- Sår på huden på brystet som ikke vil gro
Symptomene kan være tegn på andre tilstander og ikke nødvendigvis kreft. Likevel er det viktig å ta de på alvor. Har du mistanke om at noe er galt, anbefaler vi at du kontakter legen din for en vurdering.
Brystkreft hos menn
Også menn kan få brystkreft, men det er sjeldent. Symptomer og behandling er liknende som hos kvinner. Menn med mye østrogen kan ha større risiko for brystkreft.

Snakk med oss om kreft
Mandag–fredag: 09.00–15.00
radgivning@kreftforeningen.no21 49 49 21 Chat med ossOm rådgivningstjenestenUndersøkelse og diagnose
Klinisk undersøkelse betyr at legen ser og kjenner på brystene, armhulene, rundt kragebein og halsen. Legen vil da kjenne etter om det er noen unormale forandringer i disse områdene, for eksempel forstørrede lymfeknuter.
Dersom legen eller pasienten kjenner en kul, vil de fleste bli henvist til et brystdiagnostisk senter for trippeldiagnostikk. Dette innebærer mammografi/ultralyd, ny undersøkelse av lege og eventuell vevsprøve, i samme seanse. På denne måten kan diagnosen brystkreft stilles raskt.
Mammografi er en røntgenundersøkelse av brystene som gjøres for å se om det er forandringer i brystvevet. Den vil også kunne avkrefte eller bekrefte funn som er gjort under den kliniske undersøkelsen.
Ultralyd er et supplement til mammografien og er særlig nyttig ved tett kjertelvev.
Vevsprøve (biopsi): Dersom man finner noe unormalt på mammografi eller ultralyd må det tas en vevsprøve. Enten tar man ut enkeltceller (finnålsaspirasjon) eller en større vevsprøve. Dersom vevsprøven påviser brystkreft blir kreftcellene undersøkt for bestemte egenskaper som har betydning for valg av behandling. Disse er:
- Histologisk grad: sier noe om hvor aggressive kreftcellene er (grad 1-3) der grad 3 er den mest hissige.
- Østrogen og progesteron: dersom svulsten uttrykker hormonfølsomhet bruker den østrogen og progesteron som «bensin» for å vokse. Dette er den vanligste formen for brystkreft.
- HER2 status: 15-20 % av brystkreftsvulster uttrykker en bestemt vekstfaktor som heter HER2. Disse svulstene kan vokse raskt, men er også tilgjengelig for målrettet behandling.
- Ki 67: Hvor stor andel av kreftcellene som er i celledeling. Jo høyere verdi (0-100 %) jo mer aggressiv regnes svulsten for å være.
- Trippel negativ: Dersom brystkreftsvulsten hverken er hormonfølsom eller HER2 positiv, kalles den «trippel negativ».
Møte med legen
- Skriv ned på forhånd det du lurer på.
- Ta med deg noen – det kan være lett å glemme det som blir sagt.
- Oppsummer det dere har snakket om før du går fra legen. Da kan eventuelle misforståelser korrigeres.
Pakkeforløp for kreft
Pakkeforløpet for brystkreft (helsedirektoratet.no) har som mål å bidra til rask utredning og oppstart av behandling, og unngå unødvendig ventetid.
Helsedirektoratet har utarbeidet et nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft (helsedirektoratet.no).
Psykiske reaksjoner
Allerede ved mistanke om kreft kan tiden før du får svar gi uvisshet, bekymring og indre uro. Mange sitter med spørsmål om hva som skjer videre og hvordan hverdagen vil bli. Når kreft blir en del av livet, kan det påvirke både tanker, følelser og praktiske ting i hverdagen.
- Vi har samlet råd og enkle teknikker som kan hjelpe i en krevende periode.
- Å være pårørende kan også være utfordrende, og det finnes mange måter å reagere på. Derfor har vi samlet egne råd spesielt for pårørende.
Før behandlingen starter
Prehabilitering
Før kreftbehandlingen starter, kan du styrke kroppen fysisk og mentalt slik at du tåler behandlingen bedre. Dette kalles prehabilitering og handler om
- å være fysisk aktiv
- spise sunt
- søke mestring
- slutte å røyke
Forskning viser at prehabilitering gir økt livskvalitet, færre komplikasjoner, og at du kommer deg raskere etter behandling.
Fertilitetsbevarende behandling
Kreftbehandling kan påvirke evnen til å få barn (fruktbarheten). Noen kan derfor få tilbud om fertilitetsbevarende behandling for å ta vare på muligheten til å få barn senere.
Hvis du ønsker å få barn, er det viktig at du tar dette opp med legen før kreftbehandlingen starter. Når behandlingen er i gang eller ferdig, kan det være for sent å gjøre fertilitetsbevarende tiltak.
Behandling av brystkreft
Behandling av brystkreft planlegges ut ifra svulstens størrelse, kreftcellenes egenskaper og om kreftcellene har spredd seg til lymfeknuter eller andre steder i kroppen.
Pasientens alder og allmenntilstand har også betydning. Eldre pasienter kan tåle kreftbehandling dårligere enn yngre. Individuelle vurderinger ligger alltid til grunn for valg av behandling, og lege og pasient kommer sammen frem til en god behandlingsplan.
Det er flere behandlingsformer som er aktuelle: Kirurgi, strålebehandling, cellegift, målrettet behandling og immunterapi. De gis ofte i kombinasjon. Det vanligste er operasjon før strålebehandling. De med aggressiv sykdom vil få tilbud om cellegift enten før eller etter operasjonen.
Samvalg – du skal være med å bestemme
Samvalg betyr at du og helsepersonell sammen finner ut hvilken behandling som passer best for deg.
For noen er det ett alternativ som gir best resultat. For andre finnes det flere muligheter, og da spiller dine verdier og hvordan du ønsker å leve en viktig rolle.
For å gjøre valget enklere finnes det et samvalgsverktøy på helsenorge.no. Der får du informasjon om hvordan du kan være med å bestemme.
Kirurgi
For å bli kurert for brystkreft må kreftsvulsten opereres bort. De fleste opereres med brystbevarende teknikk. Det vil si at kun svulsten fjernes. Dersom svulsten er stor i forhold til brystet, eller det er flere svulster spredt rundt i brystkjertelen, så fjernes hele brystet (mastektomi). Hele brystet fjernes også dersom man har hatt brystkreft i samme bryst tidligere, og på det tidspunktet ble operert med brystbevarende kirurgi.
I forbindelse med operasjonen er det viktig å avdekke om det er spredning av brystkreftceller til nærliggende lymfeknuter. Da sjekkes brystets nærmeste lymfeknute «vaktpostlymfeknuten», for kreftceller. Dersom det ikke er kreftceller her, fjerner man ikke flere lymfeknuter. Er det kreftceller her, går man videre med operasjonen og fjerner flere lymfeknuter. Det er sjelden nødvendig å fjerne alle lymfeknuter i armhulen.
Strålebehandling
Strålebehandling gis etter brystbevarende kirurgi for å hindre tilbakefall av kreft i brystet. I tillegg gis strålebehandling mot brystveggen og armhulen etter mastektomi hvis det er spredning til lymfeknuter i armhulen, eller hvis man ikke har fått med seg alt kreftvev under operasjonen (ufritt operert/ufrie render).
Cellegift
Cellegift benyttes på ulike måter. Den kan gis før operasjonen for å krympe svulsten, men det vanligste er å gi det etter operasjonen for å redusere risiko for tilbakefall. Cellegift er aktuelt når pasienten har en mer aggressiv brystkreft.
Viktig å vite om sepsis (blodforgiftning)
Kreftpasienter kan være utsatt for å utvikle sepsis, særlig ved cellegiftbehandling som svekker immunforsvaret. Sepsis er en alvorlig infeksjon som kan gjøre pasienter svært syke. Det er derfor viktig å kjenne symptomene og vite hva man skal gjøre ved mistanke om sepsis.
Målrettede legemidler
Målrettede legemidler ved brystkreft virker ved å gå etter bestemte mål som er spesifikke for kreftcellen, for eksempel et protein, en signalvei eller en genforandring. Det gjør at kreftcellene dør eller at vekst/celledeling bremses. Målrettet brystkreftbehandling inkluderer ofte hormonblokkerende behandling ved hormonfølsom brystkreft, HER2-blokkerende behandling (antistoffer, antistoff-cellegift-konjugater (ADC’er) og enkelte tyrosinkinase-hemmere) ved HER2 positiv brystkreft og CDK4/6-hemmere, ofte i kombinasjon med hormonbehandling, ved hormonreseptorpositiv, HER2-negativ brystkreft (ved høyrisiko-sykdom eller brystkreft med fjernspredning (metastatisk sykdom).
Hormonbehandling
Dersom svulsten er hormonfølsom behandles de fleste med hormonblokkerende medisiner i 5-10 år etter operasjonen, for å redusere risiko for tilbakefall. Dette er medisiner som stanser østrogenets virkning i kroppen (antiøstrogener) eller hemmer produksjonen av østrogen (aromatasehemmere).
Bivirkninger av hormonbehandling
Hormonbehandling vil kunne gi plager som ved overgangsalder. Dette innebærer hetetokter, tørre slimhinner, redusert seksuell helse og verking i muskler og skjelett. Noen er mer plaget enn andre, og særlig unge kvinner vil kunne oppleve plagsomme bivirkninger. Mange vil bli bedre over tid.
Opplever man kraftige bivirkninger på hormonblokkerende behandling, finnes det ulike tiltak og medikamenter man kan forsøke. Dette er viktig å ta opp med kreftlegen når man er på kontroll. For eksempel kan smerter og sårhet nedentil på grunn av tørre slimhinner behandles med ulike glidemidler.
Ved bruk av Tamoxifen som antiøstrogenbehandling, kan krem med litt østrogen benyttes i skjeden, men ikke uten at dette drøftes med kreftlegen. Ved bruk av aromatasehemmere og behov for slike midler, må de ikke inneholde østrogen.
Aromatasehemmere kan gi bivirkninger som muskelsmerter, stive ledd og benskjørhet. Dersom dette ikke avtar etter tre måneder, kan det forsøkes reseptfrie smertestillende medisiner. Aromatasehemmere kan også gi benskjørhet og derfor anbefales alle som tar aromatasehemmer tilskudd av kalk og vitamin D.
Her kan du lese mer om hormonbehandling og bivirkninger av hormonbehandling
Når kan det være aktuelt å bytte medikament ved hormonbehandling?
Blir bivirkningene store, kan man i enkelte tilfeller bytte til et annet antiøstrogen i samråd med kreftlegen sin.
I sjeldne tilfeller kan det å avslutte eller ta en pause i antiøstrogenbehandlingen vurderes. Vi fraråder på det sterkeste at man på egen hånd avslutter antiøstrogenbehandling.
Kvinner som er behandlet for brystkreft bør ikke bruke østrogentilskudd. Da reduserer man effekten av antiøstrogenbehandling, og det vil kunne øke risikoen for tilbakefall. Man bør også være forsiktig med bruk av alternative preparater og kosttilskudd da enkelte av disse kan inneholde spor av østrogen.
Zoledronsyre (Zometa)
Pasienter som får hormonblokkerende behandling med aromatasehemmer har økt risiko for benskjørhet fordi østrogen er viktig for benhelsen. Kvinner som mottar slik behandling, skal derfor ha zoledronsyre regelmessig. Dette er en behandling som styrker skjelettet. Det er også vist å redusere risiko for at brystkreften sprer seg til skjelettet.
Behandlingen gis som en intravenøs infusjon hvert halvår i 5 år eller hver 3. måned i 2 år. Disse alternativene har likeverdig effekt. Det er vanlig at man får influensalignende symptomer, med muskel/leddverk og litt feber etter første og noen ganger andre injeksjon med zoledronsyre. Dette er ufarlig, og kan behandles med paracetamol eller andre smertestillende/betennelsesdempende medisiner. Ved ubehandlede infeksjoner i kjeven, kan Zoledronsyre gi skader i kjeveben. Tennene må derfor sjekkes hos tannlegen før behandlingen starter.
Oppstår det tannproblemer under eller etter behandling med zoledronsyre er det viktig å informere tannlegen om dette og i tillegg kontakte behandlende lege. Her kan du lese om muligheten for å få økonomisk støtte til tannlegebehandling.
HER2 behandling
HER2 positiv brystkreft forekommer hos 12-15 % av brystkreftpasientene. Pasienter med HER2 positiv brystkreft vil få tilbud om HER2-blokkerende behandling hver tredje uke i ett år. Dette er en behandling de fleste tåler godt, men fordi det er en viss risiko for hjertesvikt kontrolleres man med ultralyd av hjertet hver tredje måned under behandlingen. Ved behov tar man en pause i antistoff-behandlingen inntil hjertefunksjonen har normalisert seg igjen.
Immunterapi
Immunterapi virker ved å stimulere kroppens eget immunforsvar til å drepe kreftcellene. Dette skjer gjennom ulike mekanismer.
Immunterapi er kun aktuelt for pasienter som har trippel negativ brystkreft. Ved trippel negativ brystkreft gis det i kombinasjon med cellegift før kirurgi for å krympe svulsten (neoadjuvant behandling) eller som del av metastatisk behandling. Immunterapi gir helt andre bivirkninger enn tradisjonell kreftbehandling. Fordi immunsystemet stimuleres kan autoimmunitet oppstå. Det betyr at immunsystemet blir så aktivert at det går til angrep på kroppens friske celler. Dette kan gi en lang rekke ulike betennelsesplager i kroppen
Brystkreft med fjernspredning (metastatisk brystkreft)
Stadig flere overlever brystkreft. Likevel får om lag en av fem kvinner, altså 20 %, spredning til andre organer. De kan ikke bli friske.
Det er viktig å skille mellom brystkreft med spredning til nærliggende lymfeknuter og spredning til andre organer. Grunnen til det er at spredning til nærliggende lymfeknuter kan helbredes. For dem som får spredning til andre organer vil sykdommen være uhelbredelig og målet med behandlingen vil være å begrense sykdommen, lindre smerte, andre komplikasjoner og forlenge livet.
Det finnes i dag mange behandlingsalternativer og dermed muligheter for å leve et godt liv selv med spredning. Mer målrettet behandling gjør at man kan leve lengre og med bedre livskvalitet.
Les mer om Brystkreft med spredning (brystkreftforeningen.no)
Kliniske studier
Kliniske studier, eller utprøvende behandling, er studier som utføres på mennesker for å undersøke virkningen av nye medisiner og behandlingsmetoder.
Etter behandling
Oppfølging etter brystkreft følger nasjonale retningslinjer. Dette innebærer årlig kontroll med mammografi de første ti årene etter diagnose. Det skal tas mammografi hvert år og klinisk undersøkelse av bryst og armhuler skal gjennomføres. Noen årskontroller blir på sykehuset, andre hos fastlegen. Dette vil man få informasjon om mot slutten av behandlingen.
Hensikten med årskontroller i tillegg til mammografi og klinisk undersøkelse er å sikre at kvinnen får:
- tidlig diagnostisering av såkalt lokalregionalt tilbakefall, det vil si i operert bryst, det andre brystet eller armhule
- igangsetting av utredning ved symptomer på spredning til andre steder i kroppen
- rådgivning og tiltak omkring bivirkninger av behandling, slik som symptomer på østrogenmangel.
Det skal kun betales egenandel ved mammografi i forbindelse med årlige kontroller. Hos noen kan det være aktuelt med hyppigere kontroller.
Rekonstruksjon av bryst
Stadig flere kvinner opereres med brystbevarende kirurgi. Om lag 80 % av de med mindre svulster får nå beholde brystet sitt. Kvinner som må fjerne hele brystet, tilbys rekonstruksjon.
Det finnes ulike metoder for rekonstruksjon. Proteser kan opereres inn eller vev fra annet sted på kroppen kan benyttes til å gjenoppbygge brystet. En rekonstruksjon kan gjøres på forskjellige tidspunkt. Stadig flere sykehus tilbyr såkalt primær rekonstruksjon, som vil si at den kirurgiske fjerningen av kreftsvulsten og rekonstruksjonen skjer i samme operasjon. En brystkreftkirurg vil da operere ut kreftsvulsten og en plastikk kirurg operere inn en protese. Noen vil bli tilbudt sekundær rekonstruksjon, som vil si at rekonstruksjon gjøres på et senere tidspunkt. De ulike alternativene vil bli gjennomgått med kirurgen før operasjonen for å finne ut hvilken metode som passer best for den enkelte.
Kirurgen vil forklare de forskjellige metodene for rekonstruksjon og etter en helhetsvurdering anbefale det som er best egnet. Operasjonsmetodene og teknikker blir stadig bedre. Svært mange oppnår et godt resultat etter rekonstruksjon. Det er likevel viktig at man har realistiske forventninger til hva som er mulig å oppnå. Det er svært vanskelig å få et resultat som er helt likt det tapte brystet.
Oslo universitetssykehus har informasjon om ulike metoder for rekonstruksjon.
Proteser
Et alternativ til rekonstruksjon kirurgisk er løse proteser. Disse finnes det flere typer av, noen plasseres inni bh-en, mens andre festes direkte på huden. Se hvor du kan få tak i proteser (brystkreftforeningen.no). Det er nødvendig med rekvisisjon fra lege for å få protese. Utgiftene blir dekket.
Livet etter kreft
Rehabilitering
Rehabilitering skal gi deg mulighet til å komme tilbake til hverdagen så raskt som mulig – og hjelp til å håndtere endringer som følger av sykdommen og behandlingen. Det vil variere hva slags rehabilitering man trenger og hvor i sykdomsforløpet man er. Mange sykehus tilbyr trening rettet mot kreftpasienter. Spør legen eller sykepleieren om råd.
Senskader
Mange opplever at livet endrer seg, både fysisk og psykisk, i forbindelse med kreftsykdom og behandling. De fleste vil ikke få alvorlige senskader etter behandlingen, men det er vanlig å oppleve noen plager.
Kvinner som har fått strålebehandling etter brystkreft har økt risiko for lavt stoffskifte og det anbefales at man sjekker stoffskiftet sitt årlig.
Her kan du lese mer om senskader etter kreftbehandling
Forebygging og risiko
Faktorer som kan gi økt risiko
- Tidlig første menstruasjon og sen overgangsalder, altså et høyt antall menstruasjonsperioder
- Å ikke føde barn
- Å føde barn først etter fylte 35 år
- Natt- og skift-/turnusarbeid over mange år
- Langvarig bruk av østrogentilskudd i forbindelse med overgangsalder
- P-piller (svært liten risikoøkning)
- Høy vevstetthet i brystene
- Tidligere strålebehandling av brystkassen, inkludert brystkjertelen (for eksempel ved lymfekreft)
- Alkohol, overvekt (etter overgangsalder) og inaktivitet
Hva kan du gjøre selv? Ved å undersøke brystene dine og å delta i mammografiprogrammet, kan brystkreft eller forstadier til brystkreft oppdages tidligere og eventuelt før man får symptomer.
Årsaken til kreftsykdom er ofte sammensatt og i mange tilfeller ukjent. Enkelte faktorer kan øke risikoen for kreft uten at vi kan påvirke dem. Vi kan likevel ta noen valg som bidrar til å minske risikoen.
Arv
Mellom 5- og 10 % av alle brystkrefttilfeller skyldes arv. Cirka 2 % har feil på de kjente genene BRCA 1 og BRCA 2 (snl.no). Det er de samme genfeilene som er årsaken til flere tilfeller av eggstokkreft. Noen få tilfeller skyldes sjeldnere genfeil. Det undersøkes også for mutasjon i genet PALB2. Dette er et annet gen enn BRCA 1 og BRCA 2, der en feil vil kunne gi økt risiko for utvikling av brystkreft. Påviste genfeil ved utvikling av brystkreft gir ofte konsekvenser for valg av behandling.
Hva er årsaken til at ikke alle med påvist arvelighet for brystkreft blir syke? Brystkreft er blant de kreftformene der vi vet mye når det gjelder arvelighet og betydningen for kreftutvikling. Likevel blir ikke alle med de aktuelle genfeilene syke, og forskning for å forklare dette er viktig.
I en familie hvor det er flere tilfeller av brystkreft og/eller eggstokkreft, kan det være sannsynlig at kreftsykdommen skyldes arv. Jo flere i nær familie med bryst- eller eggstokkreft, og jo yngre de var da de fikk diagnosen, jo større er sannsynligheten for at arvelighet er årsaken.
Forekomst og overlevelse
I 2025 fikk 4528 mennesker brystkreft i Norge, 4498 kvinner og 30menn.
Før du leser videre om statistikk på overlevelse
For noen kan statistikk virke betryggende. For andre kan tallene oppleves som overveldende. Det er viktig å huske at statistikk på overlevelse, er basert på gjennomsnittstall beregnet ut fra store pasientgrupper.
Selv om statistikk på gruppenivå kan gi viktig innsikt, sier den ikke nødvendigvis noe om hvordan det vil gå for den enkelte. Det er flere individuelle faktorer som spiller inn på overlevelse, blant annet sykdomsutbredelse, effekt av behandling, allmenntilstand og alder. Individuelle forskjeller kan være store.
Det er en liten økning av brystkrefttilfeller hos de under 50 år. I aldersgruppen 50–69 år har det vært en markant økning som er relatert til den gradvise innføringen av Mammografiprogrammet fra 1996, kombinert med økt bruk av hormonbehandling i overgangsalderen.
Fem år etter at pasienten har fått diagnosen, er det nå 92,9 prosent av kvinnene som fortsatt lever. Dersom sykdommen oppdages tidlig, i stadium 1 (hvor sykdommen ikke har spredd seg), lever nesten alle etter 5 år. Når sykdommen oppdages i stadium IV (når sykdommen har spredd seg til andre organer) er det 44,6 prosent som lever etter 5 år.
Krefttallene er hentet fra Kreftregisteret, som samler inn data og utarbeider statistikk om kreftforekomsten i Norge. Kreftregisterets tall for 2025 kan du lese om på fhi.no.

Snakk med oss
Har du spørsmål om kreft, eller trenger noen å snakke med? Hos oss møter du erfarne fagfolk. Rådgivningstjenesten er gratis, og du kan være anonym. Vi snakker norsk og engelsk.